Симптомы пурпуры Геноха-Шенлейна
Заболевание начинается внезапно и прогрессирует поэтапно. Поскольку пурпура Геноха-Шенлейна поражает в основном мелкие кровеносные сосуды кожи, суставов, желудочно-кишечного тракта и почек, обычно возникают следующие симптомы:
- Кожа. Первый и наиболее очевидный симптом пурпуры – сыпь. Кровотечение на коже изначально выглядит как маленькие точки размером с булавочную головку, которые обычно распространяются по большой площади. Бугорки можно почувствовать при прикосновении, и их нельзя сдвинуть. Такие высыпания называются петехиями Henoch-Schönlein purpura petechiae и возникают в основном на ногах, поднимаясь от голеней к ягодицам, обычно симметрично.
- Суставы. В большинстве случаев жалобы возникают также в голеностопных и коленных суставах, иногда также в локтях. Суставы болят, опухают, иногда сильно чешутся. В некоторых случаях возникает воспаление суставов, обычно проходящее без последствий.
- Желудочно-кишечный тракт. Симптомы очень часто включают спастическую боль в животе, иногда тошноту и рвоту, а иногда и кровотечение из желудочно-кишечного тракта. Одно из возможных осложнений – так называемая инвагинация кишечника.
- Почки: через одну-две недели может появиться видимое или невидимое поражение почек. На это могут указывать выделение крови и белка с мочой, повышение артериального давления, головные боли, задержка воды и нарушение функции почек. Это может привести к серьезным осложнениям: тяжелому поражению почек, воспалению почек (нефрит Геноха-Шенлейна) и даже почечной недостаточности. Это осложнение чаще встречается у взрослых, чем у детей.
Пурпура Геноха-Шенлейна
Другими симптомами могут быть: небольшое повышение температуры тела, головная боль, потеря аппетита.
Другие органы поражаются пурпурой Геноха-Шенлейна крайне редко:
Мозг. Сосуды головного мозга поражаются очень редко. Патология приводит к головным болям, судорогам, параличу или нарушению сознания.
Яички. Воспаление яичек, протекающее с болью и опухолью яичек, также встречается редко
Обратите внимание на осложнение – перекрут яичка (поворот яичка и семенного канатика).
Больные часто испытывают сильный зуд.
Частота проявления симптомов у больных:
- кожа – 100% случаев;
- желудочно-кишечный тракт – 80%;
- суставы – 75%;
- почки – около 50%.
Причины пустулезного дерматита
Самой распространенной причиной возникновения пустулезного дерматита у собак является поверхностная пиодерма.
Поверхностная пиодерма – бактериальное воспаление кожи, наиболее часто ассоциированное с аллергией (блошиный аллергический дерматит / пищевая аллергия / атопический дерматит). Также поверхностная пиодерма может возникать на фоне эндокринных нарушений, снижения иммунитета (иммуносупрессии), анатомических особенностей (воспаление складок кожи морды, хвоста), чрезмерного купания или плохих условий содержания. Признаками поверхностной пиодермы являются зуд, эритема (краснота кожи), папулы (мелкие прыщики без содержимого), пустулы, эпидермальные воротнички и множественные очаги алопеции (выпадение волос).
Однако, стоит помнить, что пустулы могут быть компонентом более редких и сложных заболеваний кожи, диагностировать которые в большинстве случаев может только ветеринарный врач-дерматолог, например:
- ювенильного целлюлита собак
- листовидной пузырчатки
- субкорнеального пустулезного дерматита
Ювенильный целлюлит собак – иммуноопосредованное (связанное с нарушением в работе иммунной системы) воспаление кожи и увеличение лимфатических узлов у молодых собак. Наиболее подвержены собаки в возрасте 3-16 месяцев. К частым породам относятся такса, лабрадор-ретривер, голден ретривер, сеттер. При данном заболевании появляется пустулезная (гнойничковая) сыпь на коже морды, особенно вокруг глаз, на ушных раковинах, на подбородке и губах. Часто у больных собак увеличиваются лимфатические узлы в области углов нижней челюсти, повышается температура тела. Также собаки становятся вялыми, отказываются от корма.
Листовидная пузырчатка – аутоиммунное (когда иммунитет атакует собственные клетки организма) стерильное (без участия микроорганизмов) заболевание, при котором воспаление развивается на белки собственного организма, воспринимаемые как что-то чужеродное. Предрасположенными к данному заболеванию породами считаются чау-чау, акита, бордер колли, шарпей, доберман пинчер, английский спрингер спаниель. Возрастной и половой предрасположенности не отмечено. При листовидной пузырчатке вокруг глаз, на спинке носа и на внутренней поверхности ушных раковин появляются хрупкие пустулы (гнойнички), которые быстро лопаясь оставляют корочки. Без должного лечения сыпь постепенно распространяется по всему телу, вторичная бактериальная инфекция вызывает зуд и воспаление кожи. Общее состояние больной собаки не ухудшается, однако могут быть периоды повышения температуры и вялости, аппетит обычно сохранен.
Субкорнеальный пустулезный дерматит – крайне редкое стерильное (без участия микроорганизмов) воспаление кожи собак с невыясненной причиной. Наиболее предрасположены к субкорнеальному пустулезному дерматиту миниатюрные шнауцеры и таксы. Чаще всего поражаются кожа головы и туловища. Редко в процесс может вовлекаться кожа подушечек лап. На коже развивается симметричная пустулезная (гнойные прыщики) сыпь, не ассоциированная с волосяными фолликулами.
Кроме перечисленных заболеваний образованием гнойничков и алопеций (выпадением волос) могут сопровождаться такие заболевания, как демодекоз и дерматофития (лишай).
При демодекозе происходит активное размножение клещей, в норме живущих в волосяных фолликулах. Это приводит к воспалению фолликула с образованием пустул и комедонов, а порой и к его разрыву.
При дерматофитии (лишае) изначально повреждается и обламывается у основания сам волос, но на фоне вторичного воспаления также может появляться гнойничковая сыпь.
Геморрагический васкулит причины
Если у человека возник геморрагический васкулит, причины его до сих пор точно науке неизвестны. Есть несколько теорий, среди которых на первом месте стоит инфекционно-аллергическое происхождение этого заболевания. Не случайно чаще всего оно возникает ранней весной, в период эпидемии гриппа и других простудных болезней.
Таким образом причиной геморрагического васкулита многие врачи считают чрезмерно активную реакцию иммунной системы на попадание в организм возбудителей вирусных и бактериальных инфекций (стрептококки, стафилококки, кишечная палочка, вирус простого герпеса и аденовирусы). Вместе с чужеродными агентами иммунитет начинает вырабатывать антитела против клеток собственных капилляров.
Сотрудники Ростовского государственного университета в 2014 году провели исследование, в котором выявили очень большой процент положительных результатов на герпетическую инфекцию у больных геморрагическим васкулитом. Особенно высок он был среди тех, у кого отмечались осложнения со стороны почек.
Специалисты Самарского государственного университета в 2012 году высказали гипотезу о зависимости тяжести данного заболевания от генетически детерминированных особенностей свертывающей системы крови.
Если у больного начался геморрагический васкулит, причины болезни могут быть и иными:
Клиническая картина
При пиотравматическом дерматите поражения могут развиваться за очень короткое время и имеют характерный вид. Это обычно плоские округлые безволосые очаги с эрозированными или изъязвленными участками, четко очерченные, с эритемой (краснотой) по периферии. Поверхность поражений покрыта липким влажным налетом с неприятным гнилостным запахом. Зуд и боль пораженной кожи обычно сильно выражены. Собака может не давать осмотреть или обработать больное место.
Если поражения более выпуклые, бляшковидные, окружены папулами (мелкие прыщики без содержимого) или пустулами (гнойные прыщики), то это также может быть более глубокая кожная инфекция, в частности стафилококковая. При этом часто в пораженных участках волосы легко выдергиваются пучками, на месте выдернутого пучка остается легко заметное отверстие.
Лечение
Обязательна госпитализация больных и соблюдение постельного режима в течение первых 2—3 недели заболевания. Из рациона исключают сенсибилизирующие пищевые продукты (цитрусовые, шоколад, свежие ягоды). Следует избегать применения лекарственных препаратов, если прогноз их эффекта сомнителен. Антибиотики назначают только при доказанной бактериальной инфекции. Димедрол, супрастин, тавегил и другие антигистаминные препараты не эффективны, как и широко применявшиеся ранее препараты кальция, аскорбиновая кислота, рутин. Используют нестероидные противовоспалительные препараты (индометацин, вольтарен). Глюкокортикоидные гормоны, но данным И. Е. Тареевой (1983), оказывают в ряде случаев благоприятное действие при кожном и суставном синдромах, но не влияют на патологический процесс в почках; вместе с тем они повышают свертываемость крови, ингибируют фибринолиз, усугубляют внутрисосудистое свертывание крови
Поэтому их назначают с осторожностью и только в комплексе с гепарином. Применение гепарина наиболее эффективно в связи с многосторонним действием препарата на патогенетические факторы Шенлейна—Геноха болезни
Он устраняет гиперкоагуляцию и купирует диссеминированное свертывание крови, ингибирует комплемент и препятствует его дальнейшей активации, стимулирует фибринолиз. Терапию гепарином начинают после определения гепаринорезистентности плазмы in vitro и проводят под контролем показателей свертываемости крови. Обычно гепарин назначают из расчета 300—400 ЕД на 1 кг массы тела в сутки в виде инъекций Под кожу живота (каждые 6—8 часов), при необходимости изменяя дозу так, чтобы обеспечить снижение показателей аутокоагуляционного теста и активированного парциального тромбопластинового времени в 2 раза. При развитии гепарино-резистентности дозу препарата увеличивают (иногда суточную дозу доводят до 800 ЕД на 1 кг массы тела). Если гепаринорезистентность связана с дефицитом антитромбина III, то больным ежедневно вводят в вену струйно 300—400 мл свежезамороженной донорской плазмы. Для улучшения микроциркуляции и усиления фибринолиза рекомендуют внутривенное капельное введение никотиновой кислоты в максимально переносимых дозировках. В качестве дезагреганта может быть использован трентал.
Больным с абдоминальным синдромом назначают полный голод до тех пор, пока не купируются боли. Разрешается только пить воду. При профузном кровотечении из желудочно-кишечного тракта струйно переливают большие дозы свежезамороженной плазмы (до 1000 мл и более). Введение аминокапроновой кислоты противопоказано, так как это может привести к усугублению синдрома диссеминированного внутрисосудистого свертывания. Назначать гепарин и дезагреганты нецелесообразно. При отсутствии эффекта производят резекцию пораженного отдела кишечника.
К наиболее эффективным методам лечения Шенлейна—Геноха болезни относится плазмаферез (см.). Эффект наступает быстро — после первой или второй процедуры. Купируются даже самые тяжелые криоглобулинемические формы васкулитов, протекающие с тяжелым синдромом внутрисосудистого свертывания крови. Обычно проводят 5—6 процедур через 3—4 дня. За сеанс удаляют от 1500 до 2000 мл плазмы больного. Дефицит жидкости и белков восполняют солевыми растворами, реополиглюкином, 10% раствором альбумина, свежезамороженной плазмой. Как при острых, так и при хронических формах Шенлейна—Геноха болезни весьма эффективным оказался так называемый селективный плазмаферез. Суть метода заключается в экстракорпоральном осаждении при t° 4° макромолекулярных агрегатов, в состав которых входят фибронектин, фибриноген, VIII фактор свертывания крови, криоглобулины, иммунные комплексы, обломки клеточных мембран. Перечисленные и другие компоненты плазмы преципитируют в присутствии гепарина. «Очищенная» таким образом плазма может быть заморожена и в дальнейшем перелита больному при следующем гшазмаферезе. При t° —20° пластиковый контейнер с плазмой может храниться в течение недели. При отсутствии эффекта от перечисленных выше методов лечения или при частых и тяжелых рецидивах Шенлейна—Геноха болезни назначают цитостатические препараты, обладающие иммунодепрессивным действием: азатиоприн по 150 мг в сутки в течение 3—4 месяца, циклофосфан по 200 мг через день (суммарная курсовая доза 8—10 г). Лечение цитостатиками нужно проводить под контролем уровня лейкоцитов в крови. Следует избегать использования этих препаратов у детей, учитывая мутагенный эффект цитостатиков.
Симптоматика дерматита у собак
Вне зависимости от факторов появления дерматита у собак, имеется конкретный перечень симптомов-признаков, которые укажут на развитие именного этого недуга. Общепринятые симптомы дерматита:
- Место повреждения дерматитом имеет высокую температуру;
- Кожа собак имеет покраснения;
- Облысение, выпадение шерсти, образование проплешин;
- Кровоточивость капилляров и возникновение кровяных корок;
- Израненный участок кожи наделен болезненными ощущениями;
- Сильный регулярный зуд;
- Травматическая отечность;
- Травматический отек переходит в воспалительный;
- Образование язвочек на коже.
Атопический дерматит и микроорганизмы
Большинство пациентов с атопическим дерматитом являются носителями S. aureus (золотистого стафилококка), который часто может усугублять кожные проявления заболевания. Пациенты с атопическим дераматитом также подвержены развитию герпетической инфекции (Herpes simplex virus). Грибковая инфекция (Malassezia supp.) также часто возникает у пациентов с атопическим дерматитом.
Раздражающие факторы
Часто одежда из грубой или шерстяной ткани механически раздражает кожу и вызывает обострение атопического дерматита и экземы. Химические раздражители, в том числе мыла и моющие средства, парфюмерия и косметика также могут иметь значение. Повышенная сухость воздуха усиливает потерю воды с поверхности кожи и ухудшает проявления атопического дерматита.
В зависимости от возраста значимость тех или иных провоцирующих факторов меняется.
(по «Диагностика и лечение атопического дерматита у детей и взрослых: консенсус EAACI/AAAAI/PRACTALL»)
Лабораторные и инструментальные исследования.
- Клинический анализ крови (наличие эозинофилии является неспецифическим признаком).
- Определение аллергенспецифических IgE в сыворотке крови и проведение кожного тестирования (при отсутствии острых проявлений АтД) помогают оценить сенсибилизацию к пищевым продуктам. Диагностическая чувствительность и специфичность значительно варьируют для различных пищевых продуктов, систем считывания и возрастных групп. При этом нужно учитывать, что положительные результаты тестов не доказывают наличие аллергии и должны подтверждаться провокационными тестами или элиминационной диетой. Более полезны отрицательные результаты, позволяющие доказать отсутствие участия пищевого продукта в механизме заболевания.
- Такие тесты, как определение цитотоксичности лимфоцитов, дегрануляции базофилов (тучных клеток) и сывороточного IgG (или подклассов) недостаточно информативны и не должны использоваться.
- Лучшие диагностические результаты дают стандартизированные контролированные врачом пищевые провокационные пробы (в России недоступны) или назначение элиминационно-провокационной диеты для определения роли пищевого продукта в заболевании.
- Определение общего IgE. У многих пациентов с АтД определяется выраженное увеличение его уровня, хотя низкий уровень IgE не служит критерием для исключения диагноза АтД и не указывает на отсутствие атопии.
Симптомы Геморрагического васкулита у детей:
Выделяют такие основные синдромы геморрагического васкулита у детей:
- суставной
- кожный
- почечный
- абдоминальный
- злокачественный с молниеносным течением
Они могут быть выражены у ребенка в разной степени и в разной комбинации. В процесс при рассматриваемой болезни могут быть «втянуты» сосуды любой области тела, даже мозга и легких. У детей часто проявляется именно кожный синдром. Он проявляется так: на руках, ногах, попе, иногда и на торсе появляется папулезно-геморрагическая сыпь, имеющая иногда уртикарные элементы. Сыпь не симметричная. В тяжелых случаях также у ребенка сыпь сочетается с центральными некрозами, высыпания покрываются корочками. После того, как сыпь проходит, на этих участках тела остается пигментация.
При заболевании геморрагическим васкулитом у ребенка суставной синдром возникает вместе с кожным. Или же сначала появляется кожный, а за ним следует суставной (период задержки – 2-3 часа или 2-3 дня). В крупных суставах появляется более или менее интенсивная боль, которая пропадает через 2-4 дня. При новых высыпаниях суставный синдром появляется снова. Редко он бывает стойким. Чаще артрит при геморрагическом васкулите проходит довольно быстро и не оставляет деформаций.
Абдоминальный синдром также типичен для детей с диагнозом «геморрагический васкулит». Он бывает у 75% детей с этой болезнью. Часто он появляется перед кожным синдромом, из-за чего диагностика усложняется. Основным признаком являются сильные боли в животе, которые имеют схваткообразный или постоянный характер.
Абдоминальный синдром при рассматриваемом диагнозе вызван кровоизлияниями в стенку кишечника, кровоподтеками в субсерозный слой и в брыжейку. Также может быть геморрагическое пропитывание кишечной стенки и слизистой оболочки, кровавая рвота и кровавый кал.
Обильные кровотечения у ребенка могут привести к потере сознания и острой постгеморрагической анемии. У большинства детей абдоминальный синдром длится всего несколько дней. Он симулирует аппендицит, острую кишечную непроходимость, прободение язвы кишечника, перекрут кисты яичника, потому дифференциальная диагностика с этими болезнями крайне важна для эффективного лечения. Геморрагический васкулит может вызвать выше перечисленные болезни органов брюшной полости.
В более редких случаях геморрагический васкулит проявляется сосудистым поражением легких. Есть риск стремительного легочного кровотечения. Васкулит, протекающий в церебральной форме, проявляется менингеальной симптоматикой и головными болями. При различных формах васкулита у детей может появляться кровь в моче.
Симптомы и клиническая картина
Клинические признаки первичной себореи среди пациентов могут отличаться. Частым проявлением является тусклая шерсть с чрезмерным отслаиванием кожи, жирная кожа с неприятным запахом, зудящие пятна с шелушением кожи (проявление себорейного дерматита), а также особая форма воспаления наружного слухового прохода (гиперпластический церуминозный отит). Особенно выражены клинические признаки вокруг глаз и рта, на ушной раковине, подмышечных впадинах или в области паха.
Вторичная себорея проявляется шелушением и повышенной жирностью кожи, также может наблюдаться воспаление наружного слухового прохода (церуминозный отит). Тяжесть клинических симптомов зависит от первичной причины, болезнь протекает индивидуально у каждого пациента. В целом, системные признаки (эндокринные заболевания, дефицит питательных веществ, заболевания кишечника или печени) приводят к генерализованной форме (когда поражения отмечаются на большей части поверхности тела), которая вначале протекает без зуда. Зуд развивается в том случае, когда себорея осложняется бактериальной и/или грибковой инфекцией.
Себорейный дерматит у собак является осложнением себореи. Кожные покровы имеют шелушения, сальный вид с признаками местного или генерализованного воспаления. Как и при жирной форме себореи, так и при себорейном дерматите имеется высокий риск активного размножения бактерий или грибков (Malassezia или Candida spp.) на коже. Жизнедеятельность грибковых микроорганизмов еще более усугубляет и без того повышенную жирность кожи. Кроме того, грибки малассезии увеличивают скорость деления клеток кожи, создавая замкнутый круг. То есть повышенная жирность и шелушение кожи – благоприятные условия для размножения грибков, а грибки малассезии, в свою очередь, усиливают продукцию сального секрета, усугубляя течение себорейного дерматита. Об этом не стоит забывать, так как даже в запущенных случаях, проявления себореи удается устранить, однако клинические признаки могут проходить только тогда, когда будет назначено эффективное противогрибковое лечение.
Классическая локализованная форма себорейного дерматита собак характеризуется округлыми безволосыми бляшками с покраснением и шелушением, а позднее с развитием гиперпигментации (потемнения кожи). Такую форму необходимо отличать от других заболеваний, например, пиодермы (гнойного поражения кожи) или дерматофитии (лишая), при которых на коже появляются очень похожие поражения. Кроме того, на ранних этапах развития генерализованной формы демодекоза (паразитарного заболевания), кожа у собак может быть либо сальной, либо иметь шелушения.
Системная терапия атопического дерматита
Антигистаминные препараты. Терапевтическая ценность антигистаминных препаратов основывается главным образом на их седативном эффекте, они используются как краткосрочное дополнение к местному лечению в течение обострений, сопровождающихся интенсивным зудом. Дополнительным показанием служит наличие у части больных респираторных форм атопии, в этом случае предпочтение должно отдаваться антигистаминным препаратам II поколения.
Системные глюкокортикостероиды. Используются при тяжелом течении АтД коротким курсами. Убедительных доказательств их эффективности в сравнении с МГКС нет. Известно, что по окончании терапии системными ГКС заболевание часто рецидивирует. Кортикостероиды в виде длительной системной терапии ассоциируются с развитием ряда побочных эффектов (нарушение роста, остеопороз, катаракта, лимфопения и др.). В острых случаях АД краткосрочная системная терапия ГКС может быть эффективна, но следует избегать длительного применения системных коритикостероидов у детей.
Иммуносупрессивная терапия. Циклоспорин А, Азатиоприн. Возможно использование этих препаратов при тяжелом упорном течении АтД, но их токсичность и наличие большого числа побочных эффектов ограничивают применение данных препаратов.
Фототерапия. Лечение АД фототерапией представляет собой стандартную терапию второй линии взрослых пациентов, в период обострения часто используется в комбинации с кортикостероидами. Фототерапия у детей до 12 лет применяется лишь в исключительных случаях. На сегодняшний днь не получена информация об отдаленных эффектах УФ терапии.
Иммунотерапия. Аллергенспецифическая иммунотерапия (АСТТ) с пищевыми аллергенами не показала своей эффективности в лечении АтД.
Местные (топические) противовоспалительные лекарственные средства.
Местные глюкокортикостероиды (МГКС) – препараты первой линии в лечении обострений атопического дерматита, и стартовая терапия в лечении средне-тяжелых и тяжелых форм заболевания. Кроме противовоспалительного эффекта, терапия топическими глюкокортикостероиды (ГКС) уменьшает колонизацию кожи S. aureus и, следовательно, оказывает воздействие на дополнительный триггерный (пусковой) фактор атопического дерматита. Возможны различные схемы и режимы применения МГКС. Возможно назначение более сильных препаратов на первом этапе с последующим переходом на более слабые, применение интермиттирующей схемы терапии на втором этапе.
Не рекомендуется разведение (смешивание) готовых лекарственных форм МГКС с индифферентным кремами, мазями, эмолентами, это не снижает вероятность побочного действия, но существенно снижает эффективность терапии.
При инфекционных осложнениях АтД (бактериальных и грибковых инфекциях кожи) применяются комбинированные препараты (МГКС + местный антибиотик и\или противогрибковый препарат).
Эмоленты в лечении атопического дерматита
Использование смягчающих (эмолентов) и увлажняющих средств является основой терапии атопического дерматита. Основная особенность заболевания – выраженная сухость кожи, обусловленная дисфункцией кожного барьера с повышенной чрескожной потерей воды.
Этот процесс обычно сопровождается интенсивным зудом и воспалением. Применении эмолентов позволяет восстановить водно-липидный слой и барьерные функции кожи, применять их необходимо постоянно, даже при отсутствии видимого воспаления.
В зависимости от стадии и локализации АтД применяются различные формы эмолентов/увлажняющих средств – лосьоны, кремы, мази. Средства ухода в виде крема должны наноситься на очищенную кожу за 15мн. до нанесения местных противовоспалительных лекарственных средств, в виде мазей – через 15 мин. после них.
Необходим правильный и ежедневный уход за кожей. Рекомендовано ежедневное купание в теплой воде (32-35 гр), продолжительностью не более 10-15 минут. Следует использовать средства с мягкой моющей основой с рН 5,5, не содержащие щелочи (исключить мыло). Кожу не следует растирать различными губками, щеткам пр. После купания необходимо аккуратно промокнуть кожу мягким хлопковым материалом, не растирая и не вытирая её досуха, и нанести смягчающее/увлажняющее средство.
Дерматит у собак
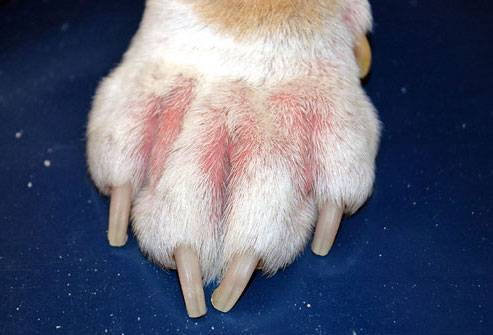 Дерматитом у собак считается воспалительный процесс дермы, который не подразумевает появление сыпи на теле животных. Это заболевание представляет собой некую аллергию, во время развития которой иммунитет животного ненормально реагирует на попадание в организм или в кожный покров инородного тела. Но это не всегда сопровождается порождением критических последствий для животного, хоть собаки и предрасположены к данному заболеванию несколько больше, чем люди.
Дерматитом у собак считается воспалительный процесс дермы, который не подразумевает появление сыпи на теле животных. Это заболевание представляет собой некую аллергию, во время развития которой иммунитет животного ненормально реагирует на попадание в организм или в кожный покров инородного тела. Но это не всегда сопровождается порождением критических последствий для животного, хоть собаки и предрасположены к данному заболеванию несколько больше, чем люди.
У дерматита, как и у множества других болезней собак, имеется специфическая система предрасположенности для определенных пород. Заболевание дерматитом чаще всего встречается у собак породы шарпей, английских, американских и французских бульдогов, догов, боксеров, золотистых ретриверов и далматинцев. Намного меньше к дерматиту восприимчивы кокер-спаниели, мопсы, немецкие овчарки, лабрадоры и чау-чау.
Диагностика и лечение пустулезного дерматита
Для понимания причины сыпи ветеринарный врач на приеме должен собрать подробный анамнез (историю болезни), обращая внимание на породу собаки, возраст, давность начала заболевания и особенности его протекания. При осмотре доктор обратит внимание на то, какие участки тела поражены сыпью, какого рода эта сыпь, есть ли признаки общего угнетения у собаки
При осмотре доктор обратит внимание на то, какие участки тела поражены сыпью, какого рода эта сыпь, есть ли признаки общего угнетения у собаки. Необходимыми дополнительными исследованиями, которые возможно понадобится выполнить во время осмотра, являются мазок-отпечаток с кожи, соскоб и посев
Необходимыми дополнительными исследованиями, которые возможно понадобится выполнить во время осмотра, являются мазок-отпечаток с кожи, соскоб и посев.
- Мазок-отпечаток с кожи даст информацию врачу о наличии бактериального воспаления, что характерно для пиодермы.
- С помощью соскоба будет исключен или подтвержден демодекоз. При данном заболевании клещи обычно легко обнаруживаются в материале.
- Выполнение посева необходимо для диагностики дерматофитии (лишая).
При подозрении на более редкие причины пустулезного дерматита (листовидная пузырчатка субкорнеальный пустулезный дерматит и т.д.) доктору может потребоваться биопсия кожи.
Основываясь на результатах исследований, осмотра и анамнеза, доктор сможет принять решение о том, какое лечение лучше всего подходит именно этому пациенту.
Так, при постановке диагноза «демодекоз» будут назначены антипаразитарные препараты. Обязательным условием снятия данного диагноза являются два отрицательных соскоба с интервалом в месяц. С появлением на ветеринарном рынке таблетированных препаратов против демодекоза, лечение данного заболевания значительно упростилось. К таким препаратам относятся таблетки Симпарика, например.
Для лечения дерматофитии (лишая) собаке назначаются противогрибковые таблетки, для обработки места её обитания специальные дезинфектанты. Один раз в месяц во время данного лечения выполняются повторные посевы. При двух подряд отрицательных посевах данный диагноз может быть снят. Обычно, прогноз при данном заболевании благоприятный, хотя лечение и занимает порой много времени.
При пиодерме лечение будет включать в себя частые противоблошиные обработки, купание в антибактериальных шампунях и/или прием антибиотиков (зависит от тяжести проявления сыпи). Кроме того, учитывая, что пиодерма часто является симптомом аллергии и протекает с зудом, могут быть назначены противозудные препараты. Одним из них является Апоквел. Всё чаще врачи отдают предпочтение данному препарату при контроле аллергии, так как уже примерно через 4 часа после приема Апоквела снижаются зуд и воспаление кожи. Апоквел совместим с противомикробными препаратами
Также он хорошо переносится собаками и разрешен для длительного приема, что важно при контроле такого вида аллергии как атопический дерматит
Если пустулезный дерматит ассоциирован с такими редкими заболеваниями как листовидная пузырчатка, ювенильный целлюлит или субкорнеальный пустулезный дерматит, то лечение будет основано на применении иммуносупрессантов. Вид препарата и схема его приема подбираются индивидуально каждой собаке. Во время лечения врач должен регулярно контролировать общее состояние животного. Прогноз при данных заболеваниях всегда осторожный, так как возможно пожизненное лечение.
Берегите себя и своих животных!





