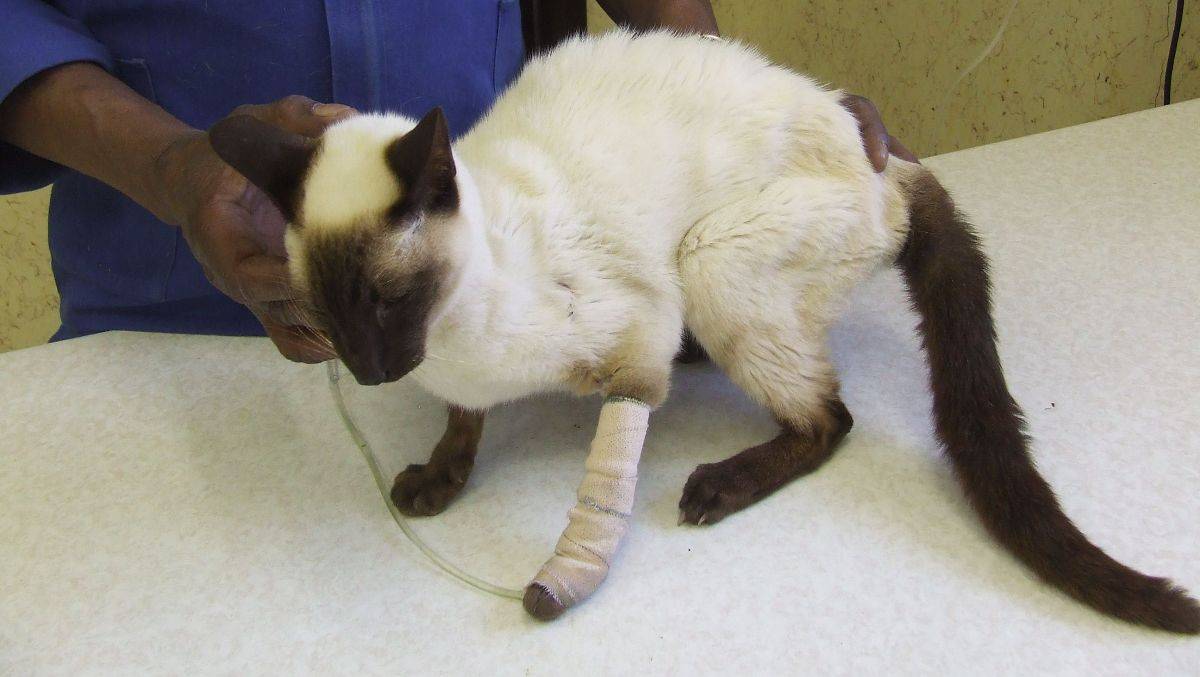
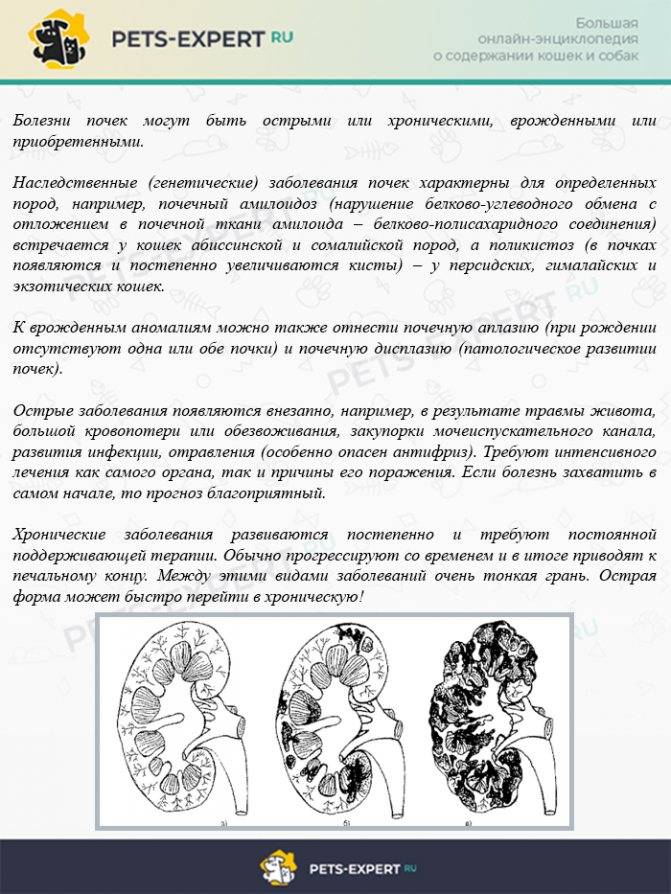
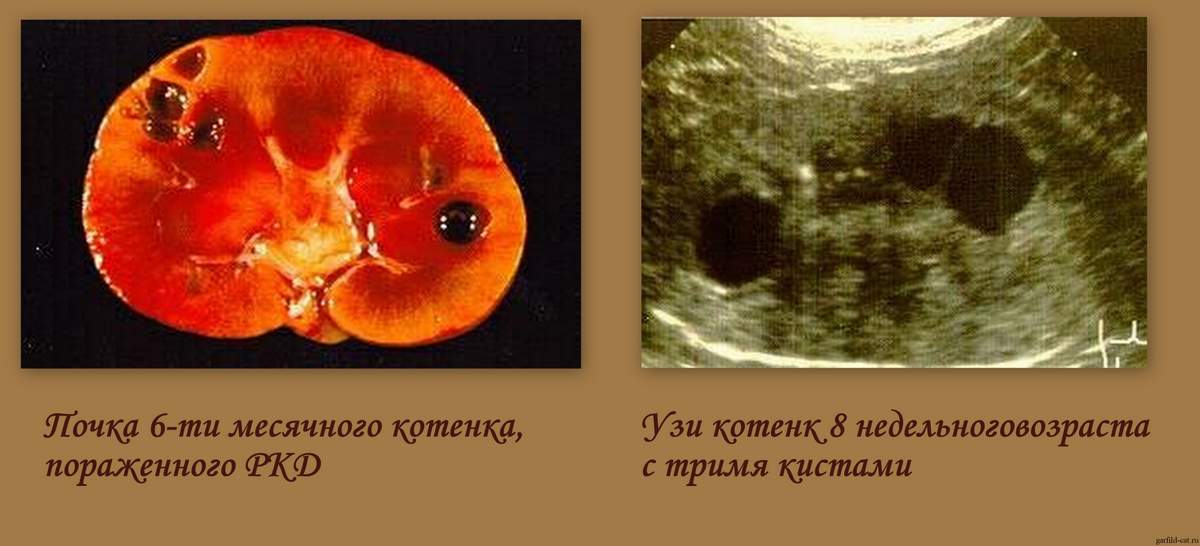
Дополнительные методы обследования
Лабораторные:
- клинический анализ мочи;
- анализ мочи по Нечипоренко (количество форменных элементов в моче);
- анализ мочи по Зимницкому (позволяет определить выделительную, концентрационную функцию почек);
- клинический анализ крови;
- биохимический анализ крови (уровень креатинина, мочевины — конечные продукты белкового обмена, Ca, K, P);
- бактериологический посев мочи.
Инструментальные:
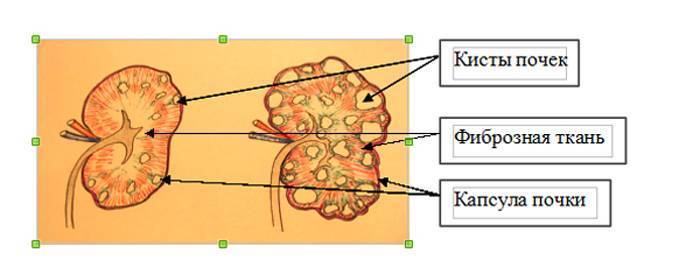
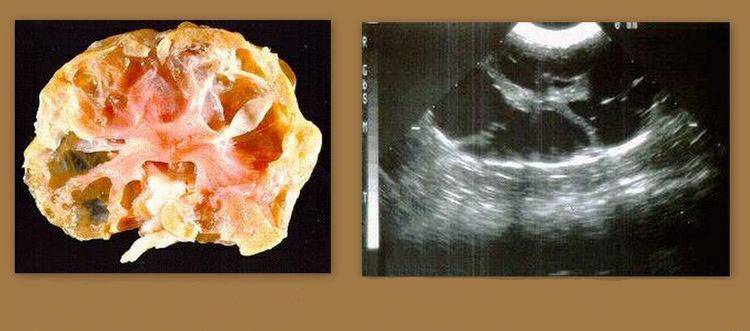
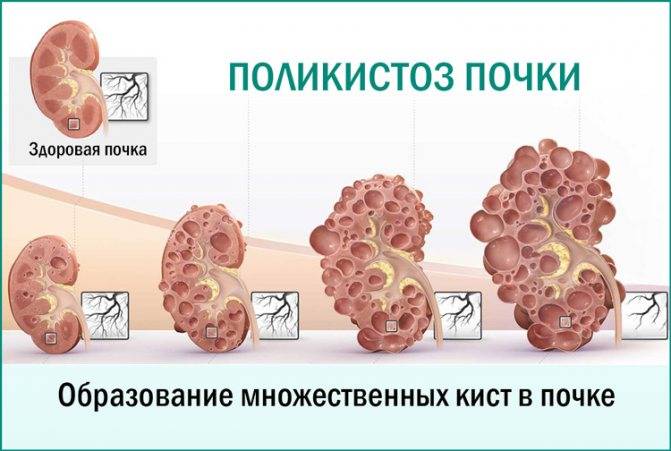
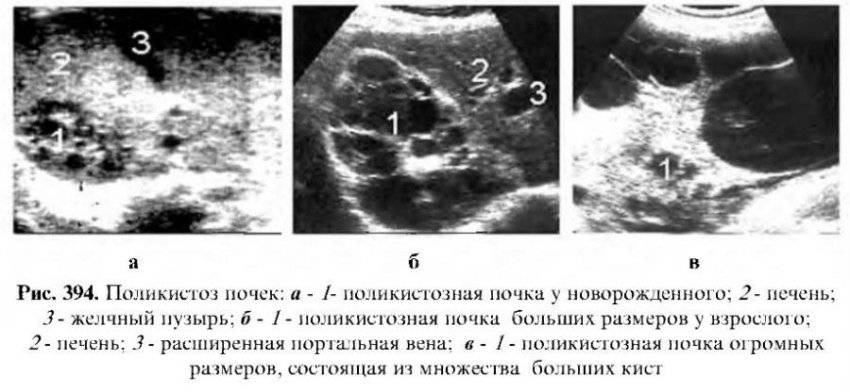
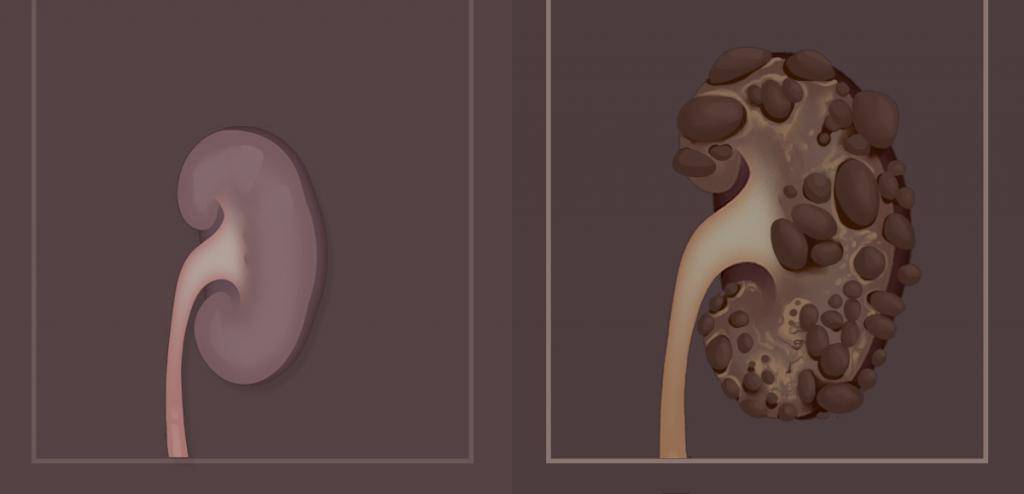
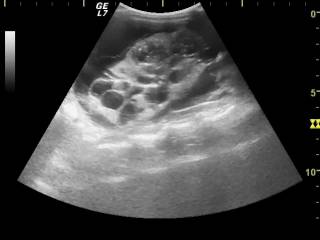
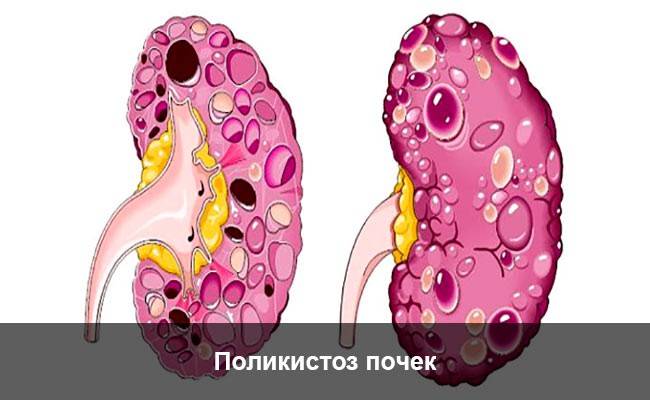
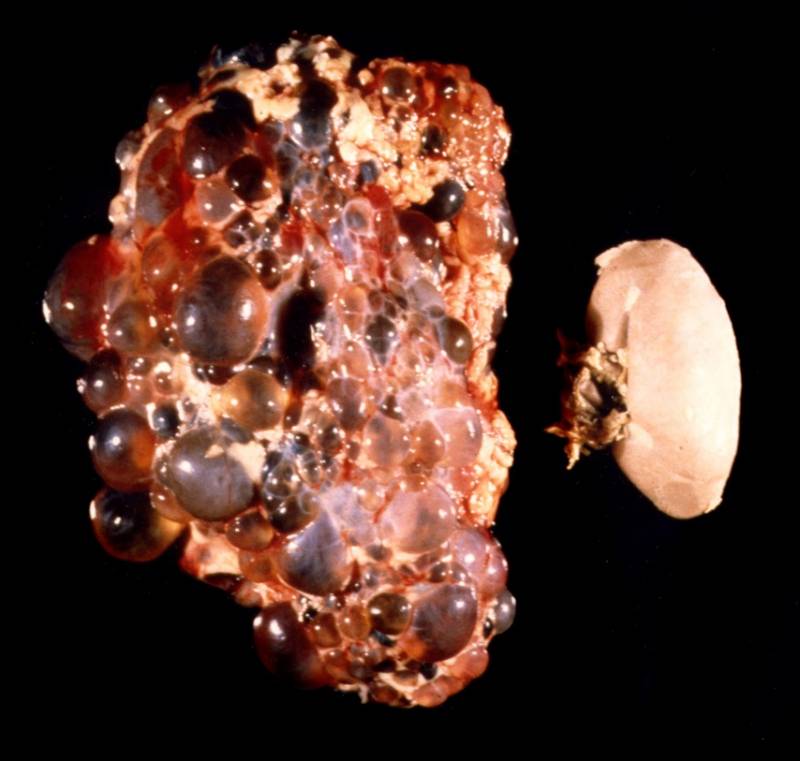
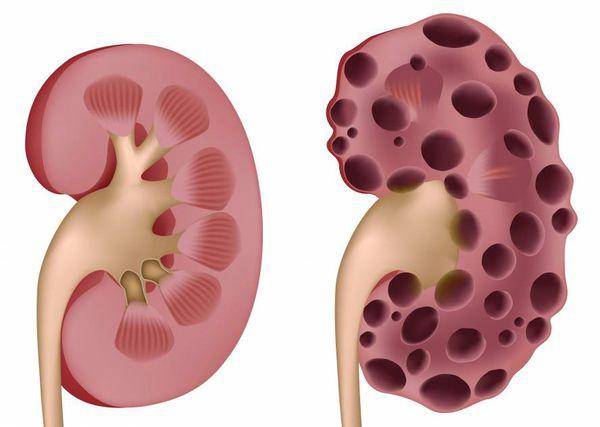
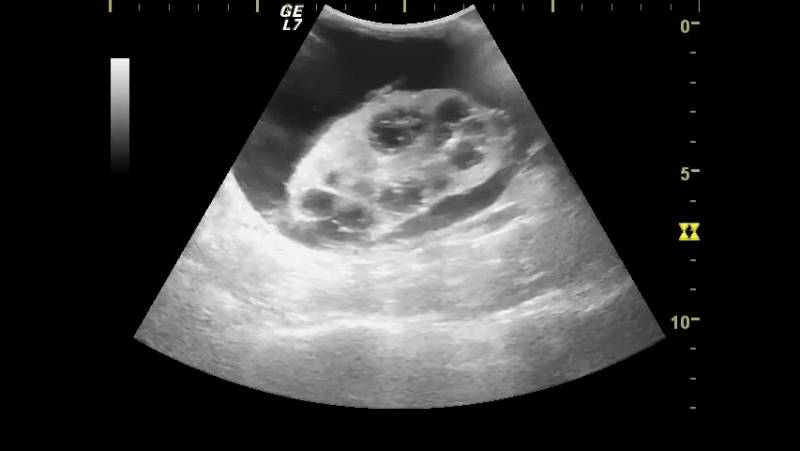
- УЗИ почек. Определяет наличие кист, расширение чашечно-лоханочного аппарата;
- экскреторная урография — рентгенологический метод, в основе которого лежит введение контраста в кровь пациента с целью дальнейшей оценки выделительной функции почек;
- ретроградная пиелография — также рентгенологический метод обследования, при котором поступление контраста происходит через мочевой катетер. Данный метод позволяет определить состояние полостных структур почек;
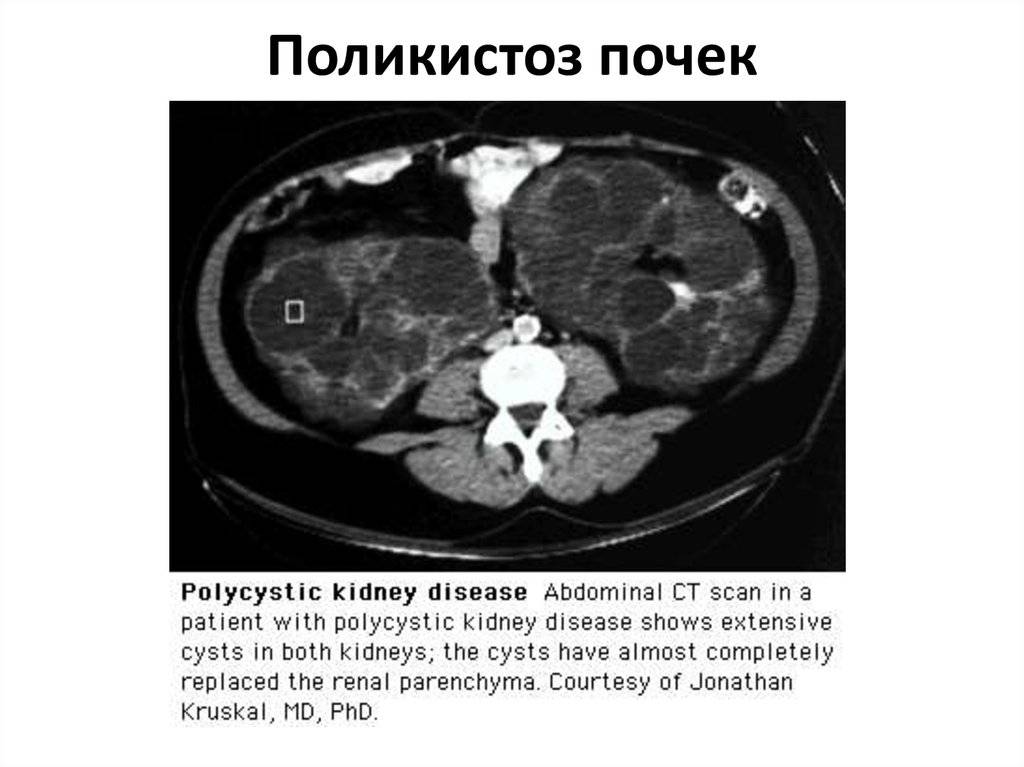
- компьютерная томография (КТ), ядерная магнитно-резонансная томография: позволяет определить количество кист, их форму и размер;
- почечная ангиография (определение сосудистых структур почки);
- ЭКГ (оценка работы сердца).
Дифференциальную диагностику поликистоза почек необходимо проводить с гломерулонефритом, пиелонефритом, опухолевыми заболеваниями почек.
Мультилокулярная киста
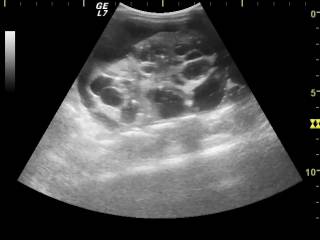
Мультилокулярная киста — крайне редкая аномалия, характеризующаяся замещением участка почки многокамерной, не сообщающейся с лоханкой кистой. Остальная часть паренхимы не изменена и нормально функционирует. Порок диагностируют с помощью УЗИ (рис. 9).
Рис. 9. УЗИ в В-режиме. Мультилокулярная киста почки.
На урограммах определяют дефект паренхимы с оттеснением или раздвиганием чашечек. На ангиограммах определяется бессосудистый дефект наполнения.
Необходимость в лечебных мероприятиях возникает лишь при развитии осложнений (нефролитиаза, пиелонефрита); при этом выполняют сегментарную резекцию почки или нефрэктомию. Обе эти манипуляции в нашем отделении выполняются минимально-инвазивным способом – лапароскопически или ретропериттонеоскопически. С Видео-презентациями, посвящёнными лапароскопической нефрэктомии и ретроперитонеоскопической нефрэктомии, лапароскопической декортикации кисты почки или ретроперитонеоскопической декортикации кисты почки можно ознакомиться в разделе – современные технологии в нашем отделении.
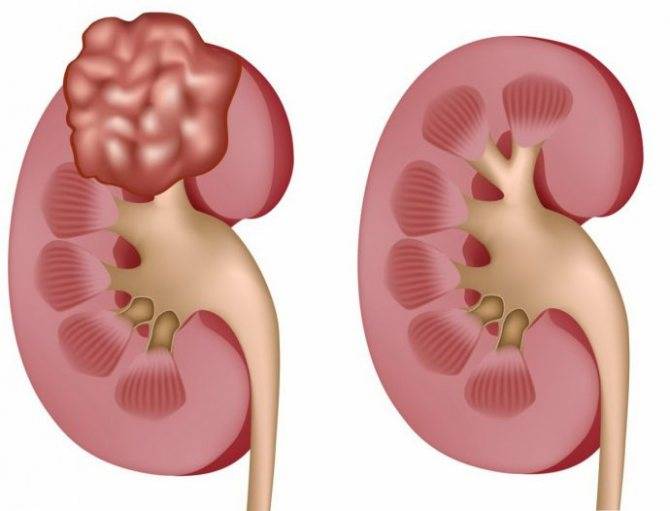
Симптомы рака почки
Описанные здесь симптомы характерны для опухолей почек, однако они не являются специфичными и могут быть вызваны различными другими состояниями. На ранних стадиях, когда опухоль небольшого размера зачастую никаких субъективных симптомов не возникает. При дальнейшем развитии и распространении заболевания, клиническая картина становится более выраженной и часто люди, которые не проходят ежегодное обследование, обращаются к врачу уже на поздних стадиях, когда опухоль начинает интенсивно расти, оттесняет соседние органы или распространяется (метастазирует) в другие органы: легкие, кости, лимфатические узлы, печень и т.д.
Проконсультируйтесь с вашим врачом, если вы отмечаете:
Как обнаружить рак почки? Методы обследования
Большинство опухолей почек выявляют на ранней стадии, когда они ограничены капсулой почки, однако часть опухолей выявляют на распространенной стадии. Это обусловлено тем, что опухоли медленно растут, не вызывая боли и дискомфорта. Учитывая расположение почек, небольшие опухоли долгое время не проявляются симптоматически и не выявляются ни субъективно, ни при физическом осмотре.
Общий анализ мочи является одним из составляющих стандартного медицинского осмотра, во время которого можно выявить клетки крови в моче (макрогематурия), что иногда является первым признаком опухоли почки или верхних мочевых путей. Однако также макрогематурия может свидетельствовать об инфекциях мочеполовой системы, мочекаменной болезни и не является специфическим критерием опухоли.
Инструментальные методы обследования, такие как компьютерная томография (КТ) и магнитно-резонансная томография (МРТ) позволяют выявлять даже небольшие опухоли, однако использование их в рутинной практике нецелесообразно из-за высокой стоимости. Альтернативой этим исследованиям может служить ультразвуковое исследование, которое может выявлять небольшие по размеру опухолевые образования почки. УЗИ-сканеры в настоящее время имеются практически во всех лечебных учреждениях России. При проведении УЗИ нет лучевой нагрузки. Время обследования занимает 5-7 минут. Во многих клиниках УЗИ исследование используют в качестве основного метода скрининга онкологических заболеваний почки.
Рекомендации и прогноз ХПН
В зависимости от тяжести заболевания и его причины кошкам с ХПН может быть назначена поддерживающая терапия пожизненно, которая может включать в себя каждодневную дачу препаратов перорально, или каждодневные уколы, подкожные капельницы или регулярные внутривенные капельницы. В тяжелых случаях, неподдающихся лечению, при тяжелом состоянии животного и, особенно, при неврологических нарушениях, может быть рекомендована эвтаназия.
Владелец животного с хронической почечной недостаточностью должен понимать, что данная болезнь не пройдет у его питомца, а останется на всю жизнь и будет только прогрессировать с каждым днем. Назначенная ветеринарным врачом диета и препараты могут существенно улучшить качество жизни кошки с ХПН и продлить функционирование почек.
Не стоит забывать, что животному с ХПН потребуется регулярный осмотр и сдача анализов для коррекции назначенной терапии и оценки прогрессирования ХПН. У животных в стабильном состоянии частота диспансеризации может быть 2-4 раза в год, у кошек с более тяжелой стадией хронической почечной недостаточности – раз в неделю, иногда и чаще.
(с) Ветеринарный центр лечения и реабилитации животных “Зоостатус”. Варшавское шоссе, 125 стр.1. тел.
Дермоидная киста у ребенка
Кисты в виде различных по размеру округлых плотных капсул, наполненных элементами клеток всех трех зародышевых листков эмбриона, относятся к врожденным и называются дермоидными кистами (дермоидами).
Дермоидная киста у ребенка может быть расположена около уголков глаз, и тогда речь идет о кисте на глазу у ребенка. Дермоид может образоваться в области яремной выемки черепа, в заушной области – киста за ухом у ребенка. Следует заметить, что для дермоидов также типична локализация на затылке, в области носа и рта, в зеве, на шее, в зоне ключиц и в пространстве среднего отдела грудной полости. То есть это именно те места, где у человеческого зародыша находятся жаберные дуги и жаберные щели, которые исчезают на десятой неделе акушерского срока беременности.
Дермоидная киста у детей может быть обнаружена в области крестца, в яичках у мальчиков и яичниках у девочек – там, где в эмбриональном периоде находился хвост и эмбриональный орган дыхания аллантоис. Нередко данные кистозные образования обнаруживаются у плода при УЗИ беременной женщины или у новорожденных в неонатальный период.
Дермоидная киста растет медленно и редко бывает большой. Мелкие внутренние дермоиды никак себя не проявляют. Тем не менее, киста, расположенная в забрюшинном пространстве, может достичь значительных размеров и начать давить на соседние с ним органы. В таком случае наблюдается напряжение живота у младенца, сопровождаемое ухудшением его состояния и плачем. Поэтому такой дермоид рекомендовано немедленно удалять. Впрочем, любая дермоидная киста у детей лечится практически только хирургическим путем.
[], [], [], [], [], [], []
Диагностика песка в почках
При обращении пациента к терапевту или урологу с жалобами на проблемы с почками, врач начинает диагностический поиск. Первым делом проводится тщательный сбор анамнеза, и выясняются жалобы, которые беспокоят пациента.
Процесс образования песка в почках протекает бессимптомно. Первые признаки пациент заметет при прогрессировании состояния, когда частицы песка при движении по мочевым путям повреждают их стенку.
Основные жалобы, предъявляемые пациентом следующие:
- ноющая боль в пояснице
- болезненное мочеиспускание
- учащение позывов на мочеиспускание
- появление следов крови в моче
- боль в промежности при наполнении мочевого пузыря.
Лабораторную и инструментальную диагностику начинают с проведения общего анализа мочи. Это исследование позволяет выявить:
- лейкоциты в моче
- единичные эритроциты
- солевые включения
Исследование крови может дать косвенное подтверждения наличия песка в почках при общем воспалительном ответе организма.
Золотым стандартом диагностики является УЗИ почек. Ультразвуковое исследование позволяет:
- выявить наличие песка и камней
- определить степень изменения почечной ткани
- выявить воспалительный процесс
Ещё одним информативным методом диагностики является экскреторная урография. После введения контрастного вещества выполняется серия снимков, благодаря которым можно оценить функциональную способность почек и скорость выведения контрастного вещества.
Осложненные формы
При отсутствии быстрой медицинской помощи острый панкреатит может дать множество осложнений, в том числе тяжелых, угрожающих жизни человека.
Вот почему при симптомах острого воспаления требуется быстрая госпитализация больного в хирургическое отделение или в отделение реанимации и интенсивной терапии.
Клиника «Медицина 24/7» осуществляет срочную транспортировку больных с немедленным оказанием первой медицинской помощи.
Осложненные формы острого панкреатита бывают связаны с двумя факторами — попаданием ферментов поджелудочной железы в кровь и присоединением инфекции.
Наиболее частые осложнения, при которых проводится хирургическое лечение — образование участков некроза тканей, скопление воспалительной жидкости (экссудата), гнойное воспаление (абсцесс), перитонит.
Жидкость может скапливаться как внутри самой поджелудочной железы, так и вокруг нее, образуя асцит — водянку.
- Полиорганная недостаточность.Из-за острого воспаления, попадания панкреатических ферментов в кровь и токсического воздействия развивается полиорганная недостаточность.
- Дыхательная недостаточность.На фоне острого воспаления поджелудочной железы возможно развитие синдрома, который называется «шоковым легким» — быстрое развитие экссудативного плеврита, дыхательной недостаточности, спадение легкого.
- Почечная, печеночная недостаточность.Эти осложнения развиваются из-за токсического воздействия ферментов, попавших в кровь.
- Сердечно-сосудистая недостаточность.Поражение сердца при остром панкреатите имеет общую причину с развитием почечной, печеночной недостаточности — токсическое действие ферментов, попавших в кровь.
- Перитонит.Одно из частых осложнений, которые дает острый панкреатит — воспаление брюшной полости, которое бывает гнойным (инфекционным) или асептическим (без инфекции).
- Расстройства психики.Токсическое воздействие панкреатических ферментов на мозг вызывает изменение психоэмоционального состояния вплоть до развития психоза.
- Сепсис.Развитие гнойного процесса на фоне острого панкреатита может вызвать заражение крови (сепсис), которое требует экстренных мер. В противном случае сепсис может привести к смерти.
- Абсцессы.Присоединение инфекции вызывает образование гнойников в брюшной полости.
- Парапанкреатит.Гнойное воспаление может распространиться на окружающие органы — сальник, забрюшинную клетчатку, брюшину, связки печени, 12-перстной кишки.
- Псевдокисты.Вокруг некротических очагов в поджелудочной железе могут образоваться капсулы из соединительной ткани — так возникают псевдокисты, наполненные жидкостью или гноем.
- Опухоли.Острое воспаление может спровоцировать перерождение клеток и развитие онкологического заболевания поджелудочной железы.
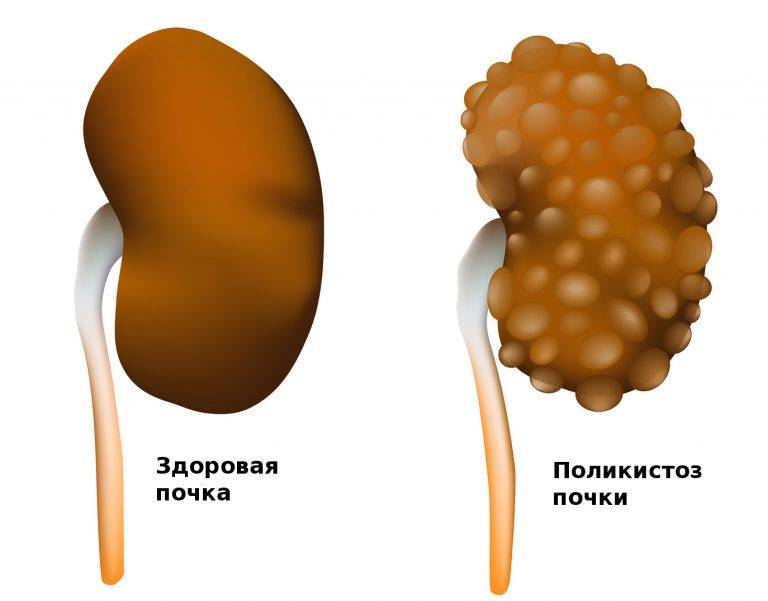
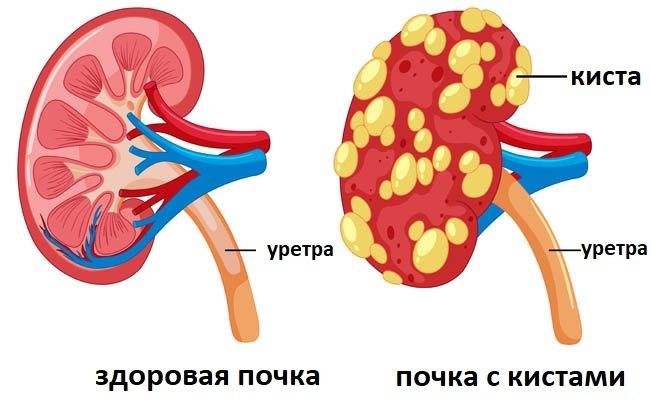
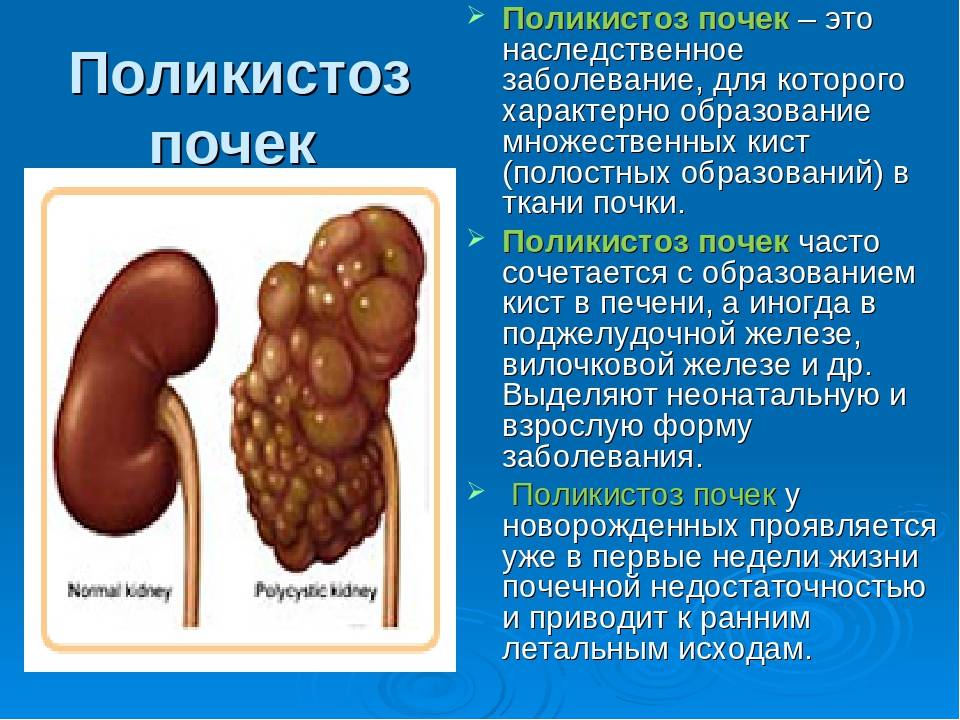
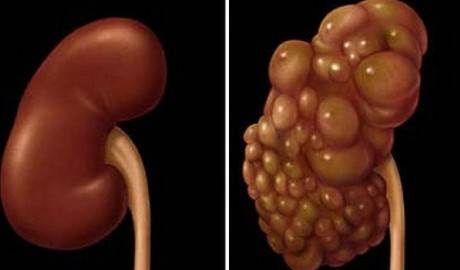
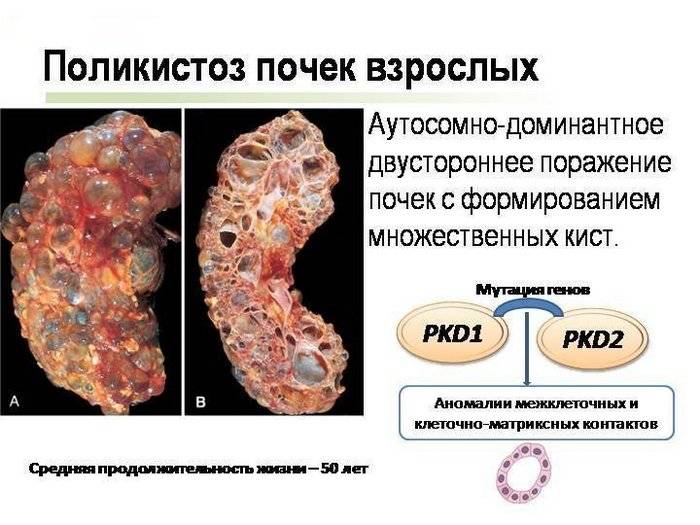
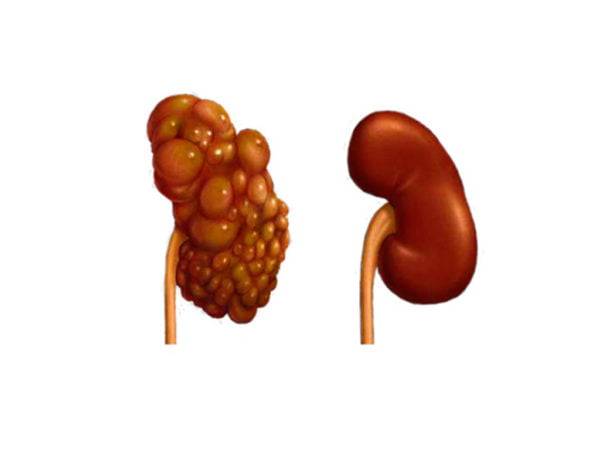
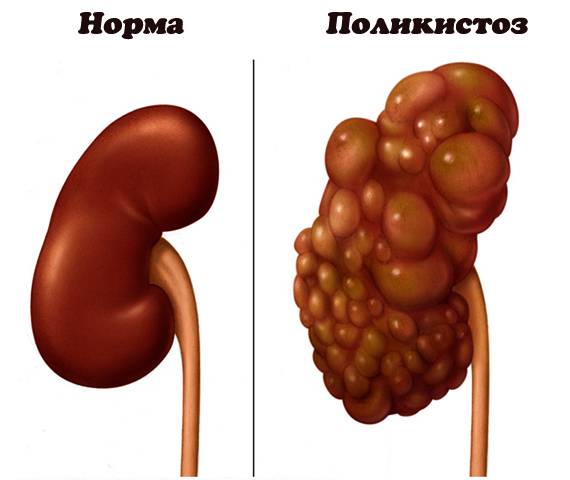
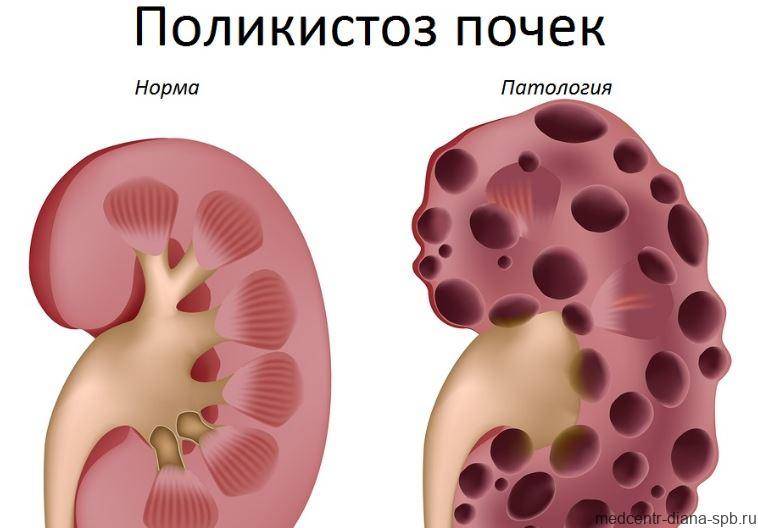
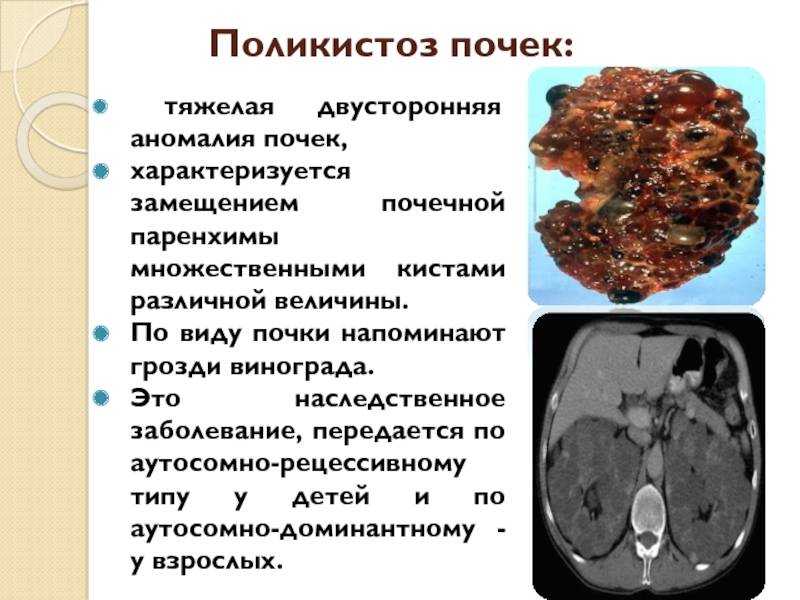
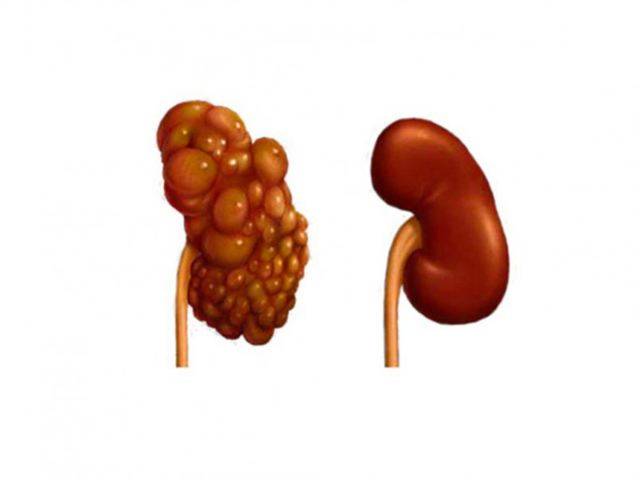
Лечение поликистоза почки
Лечение является симптоматическим и включает:
- Соблюдение диетических рекомендаций: ограничение калорийности пищи, поваренной соли, жира и белка.
- Исключение употребления алкоголя и табакокурения.
- Контроль за высокими значениями артериального давления: обычно осуществляется препаратами из группы ингибиторов АПФ.
- Контроль боли в поясничной области и боку. Как правило, боль неинтенсивная и поддается купированию препаратами ацетаминофена безрецептурного отпуска.
- Хирургическое дренирование кист при осложнениях, когда кисты почек сдавливают другие органы или вены.
- Быстрый и эффективный курс антибактериальной терапии для предотвращения повреждения действующей почечной паренхимы при инфекционных осложнениях со стороны почек и мочевого пузыря.
- Заместительную почечную терапию (гемодиализ, перитонеальный диализ, трансплантацию почек) при развитии терминальной хронической почечной недостаточности.
Основные лекарственные препараты
Имеются противопоказания. Необходима консультация специалиста.

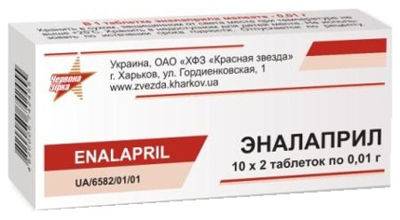


- Эналаприл (гипотензивное средство, нефропротектор). Режим дозирования: при-нимать внутрь 2,5-10 мг 2 раза в сутки, постоянно.
- Фуросемид (диуретик). Режим дозирования: таблетки следует принимать натощак, не разжевывая и запивая достаточным количеством жидкости. Отеки при нефротическом синдроме: начальная доза составляет 40-80 мг/сут. Необходимая доза подбирается в зависимости от диуретического ответа. Суточная доза может приниматься за один прием или делиться на несколько приемов.
- Ацетаминофен (Парацетамол) — анальгетическое ненаркотическое средство. Ре-жим дозирования: внутрь, с большим количеством жидкости, через 1-2 ч после приема пищи (прием сразу после еды приводит к задержке наступления действия). Взрослым и подросткам старше 12 лет (масса тела более 40 кг) разовая доза — 500 мг; максимальная разовая доза — 1 г. Кратность назначения — до 4 раз в сутки. Максимальная суточная доза — 4 г; максимальная продолжительность лечения — 5-7 дней.
- Ципрофлоксацин (антибактериальный препарат группы фторхинолонов). Режим дозирования: при инфекционных осложнениях со стороны почек и мочевого пузыря по 500-750 мг 2 раза/сут. Лечение должно продолжаться как минимум еще два дня после исчезновения симптомов болезни. Обычно продолжительность лечения составляет 7-10 дней.
- Левофлоксацин (антибактериальный препарат группы фторхинолонов). Режим дозирования: при инфекционных осложнениях со стороны почек и мочевого пузыря по 250-500 мг 1 раза/сут. Либо 750 мг 1 раза/сут. на протяжении 5 дней. Лечение всегда должно продолжаться как минимум еще два дня после исчезновения симптомов болезни. Обычно продолжительность лечения составляет 7-10 дней.
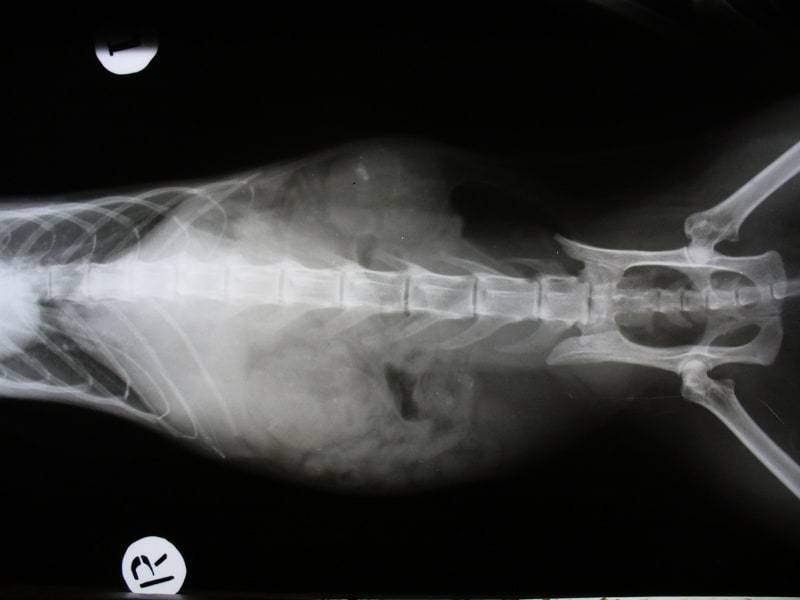
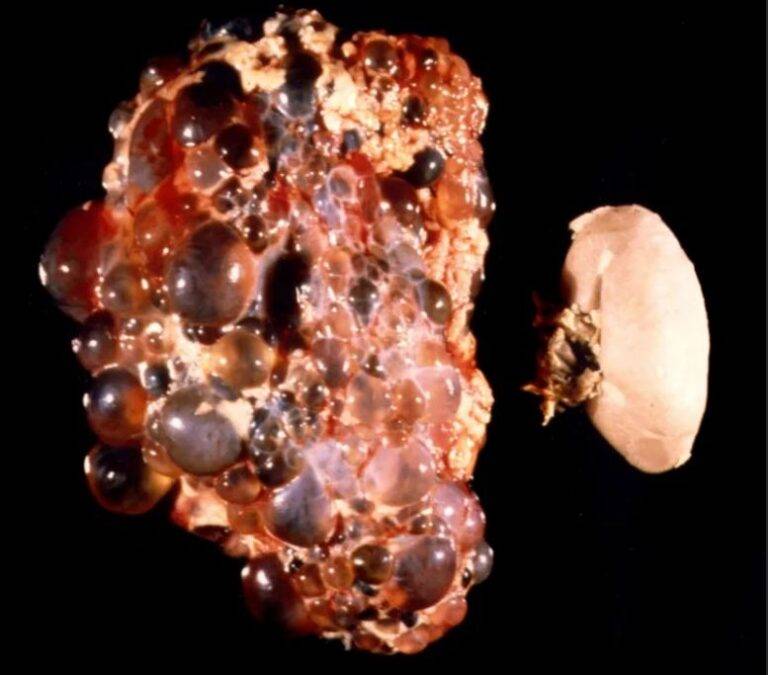
Диагностика АДППК
Впервые поликистоз почек был описан в 1967 году в университете штата Огайо у шестилетней персидской кошки. Но повышенный интерес к заболеванию возник у заводчиков, селекционеров и ветеринарных специалистов только в 90-х годах ХХ века. Этой проблеме полностью были посвящены несколько международных семинаров, и до сих пор АДППК продолжает оставаться обсуждаемой темой на различных ветеринарных конгрессах во всем мире.
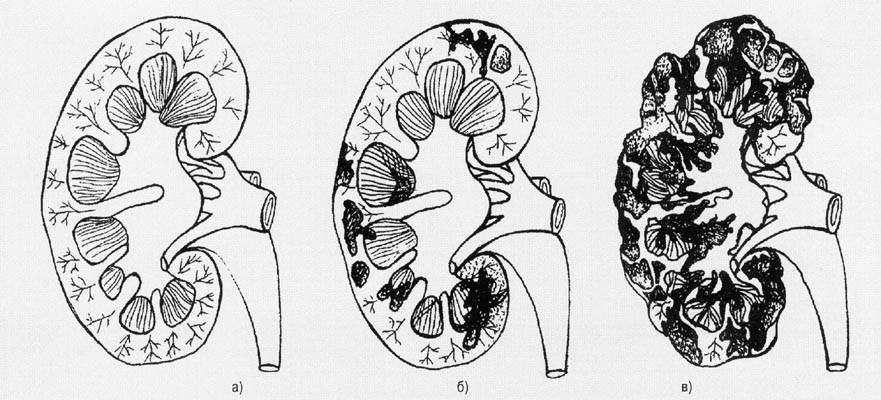
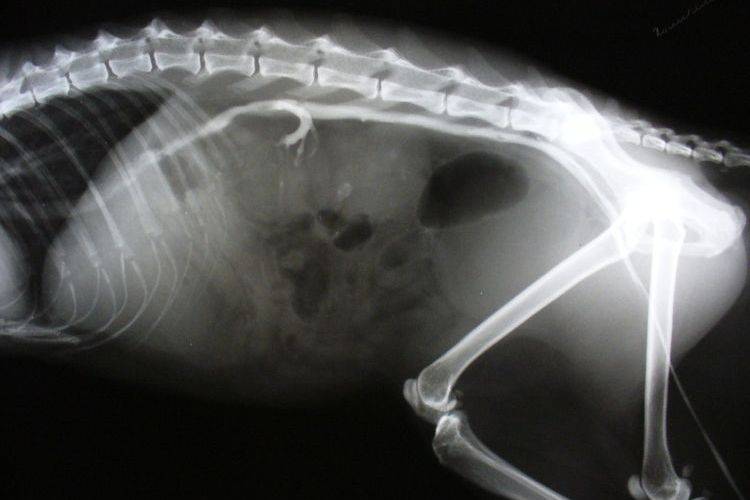
Длительное время единственным методом диагностики (визуализации) АДППК было УЗИ почек. Этот метод прост в исполнении и до сих пор очень широко используется в рутинной врачебной работе для скрининга АДППК в популяциях клинически здоровых кошек (именно поэтому УЗИ является неотъемлемой частью комплексного нефрологического обследования и должно проводиться у всех животных с подозрениями на нефропатии). Выявить ярко выраженные структурные изменения при УЗИ, как правило, удается у животных старше 3-8-месячного возраста.
Однако в апреле 2005 года был предложен, а затем и широко внедрен в клиническую практику лабораторный метод диагностики этой патологии. Новый подход значительно облегчил скрининг заболевания и на сегодняшний день позволяет выявлять его в популяции кошек на значительно более ранних этапах, чем это можно делать с помощью УЗИ, например, у котят чуть старше месячного возраста.
Научная основа генетического метода выявления АДППК следующая. Точечная мутация (трансверсия C–>A) в экзоне 29 гена, названного PKD1 (polycystic kidney disease 1 (autosomal dominant)), как доказано, является обязательным условием для развития поликистоза почек у кошек. Поэтому выявление или, напротив, невыявление этой т.н. молекулярной диагностической единицы с помощью лабораторных методов диагностики (например, ПЦР) на сегодняшний день и стало доступным, а в некоторых странах и рутинным методом диагностики АДППК.
Анализ для отправки в авторитетную лабораторию берется у пациента обычно путем взятия мазка из ротовой полости. А в случае котят, сосущих молоко, в составе которого находятся гены матери, способные повлиять на достоверность анализа, а также у возрастных животных для проведения точного анализа необходима кровь из вены. Достоверность диагностики этими методами на сегодняшний день составляет 98-99,9%. (Lee YJ , Chen HY, Wong ML, Hsu WL. , 2010).
Проведение теста на АДППК, равно как и на вирусную лейкемию и вирусный иммунодефицит, является обязательным исследованием перед продажей и вязкой кошек (прежде всего попадающих в группу риска по породной принадлежности)
И особенно важно это в случае племенных животных. В некоторых странах (ЕС, США) существуют общедоступные базы данных с результатами исследования на АДППК
Информация, полученная при диагностическом исследовании, записывается в лицензированном ветеринарном учреждении на микрочип животного, а данные передаются в AD-PKD Negative Register.
Для диагностики АДППК нежелательно использование выделительной урографии из-за риска реализации нефротоксичных эффектов рентгеноконтрастных веществ и угрозы значимого ухудшения почечной функции. Кроме того, контрастное вещество может депонироваться в почечных кистах и длительное время оказывать свое негативное влияние в т.ч. и на неизмененную почечную ткань. Ретроградная же урография при поликистозе почек вообще противопоказана.
Также следует помнить, что наличие полостей в почке является категорическим противопоказанием к проведению пункционной и аспирационной биопсии. Кроме того, сами эти методы при поликистозе почек неоправданны (не информативны) с диагностической точки зрения.
Интересной особенностью течения доклинического этапа АДППК является то, что уровень эритропоэтина (из-за гиперпродукции его мозговым слоем почек) и, соответственно, Hb у больных животных значительно повышается. Поэтому полицитемии (появление в крови избыточного количества эритроцитов) может служить одним из косвенных признаков этого заболевания. На клиническом этапе эти показатели хотя и снижаются, но их величина никак не коррелирует с тяжестью структурных изменений в почечной паренхиме.
Напротив, при диабетической нефропатии уровень эритропоэтина у пациентов, как правило, значительно ниже того, который можно было бы ожидать, исходя из результатов лабораторных и визуальных методов диагностики.
Безопасные методы диагностики зрения у беременных
Обследование органов зрения в лечебно-диагностических центрах, оснащенных инновационным оборудованием, безопасно как для женщины, так и плода. При первичном посещении офтальмолог проводит осмотр и оценивает качество и остроту зрения, состояние глазного дна, передней камеры, проверяет поля зрения, при необходимости измеряет внутриглазное давление.
Комплекс инструментальных методов исследования глаз у беременных:
- офтальмоскопия – изучение глазного дна с помощью фундус-линзы или офтальмоскопа, выявляет истонченные участки сетчатки, места разрыва, состояние зрительного нерва;
- рефрактометрия – изучение рефракции (изменение направления луча) с помощью рефрактометра, метод определяет, насколько правильно оптическая система глаза способна различать отдаленные предметы (выявляют близорукость, дальнозоркость, астигматизм);
- визиометрия – определение остроты зрения с помощью специальных таблиц;
- глазная тонометрия – измерение давления в глазу (повышенное давление – основной признак глаукомы).
Методы исследования на офтальмологической аппаратуре проводят при расширенном зрачке. Для этого в конъюнктивальный мешок закапывают по 1-2 капли специального препарата (мидриатик). Эта процедура безболезненна, не доставляет дискомфорта. Глазные капли не проникают в системный кровоток и не оказывают токсического влияния на плод.
Если болят глаза при беременности, заметно ухудшается качество зрения, осмотры у офтальмолога проводят чаще. Это необходимо для обнаружения причин – изменения или аномалии рефракции, дистрофия структур зрительного аппарата, инфекционно-воспалительные процессы.
Противопоказаний к обследованию глаз не существует. Если у женщины выявлены признаки острого воспаления – покраснение, отечность, гнойно-серозные выделения слизистой, инструментальная диагностика откладывается до устранения клинических симптомов.
На середину 2020 года, в клинике микрохирургии глаз «Окулюс», диагностика глаз при беременности – 1200 руб.
Рекомендации окулиста для беременной женщины
Зрение во время беременности может ухудшаться постепенно. Женщины часто не придают этому значение, списывая такое состояние на усталость. Если обнаружены патологические изменения сетчатки – дистрофия, дегенерация, истончение, разрывы, ангиопатия (поражение кровеносных сосудов), рекомендуют провести лазерную коагуляцию сетчатки (ППЛК). Если не провести лечение, такие процессы приведут к отслоению сетчатки и необратимой потере зрения.
Периферическая дистрофия – главная причина отказа беременным в естественных родах. Таким женщинам планирую кесарево сечение. Лазерная коагуляция решает эту проблему. Методика абсолютно безопасна, не имеет серьезных противопоказаний. Вмешательство проходит под местной анестезией, бесконтактно и бескровно, что делает невозможным инфицирование.
Операцию рекомендуют провести до 35 недели беременности. Манипуляция проходит в амбулаторных условиях, после чего женщина отправляется домой. Восстановительный период отсутствует, нет необходимости менять привычный жизненный уклад.
Самостоятельные роды и зрение
Так как сетчатка глаза при беременности уязвима и на ее состояние влияют такие факторы, как гормональные изменения, токсикоз, решение о самостоятельных родах принимает только врач (акушер-гинеколог, офтальмолог).
Основной критерий допуска к естественному родовспоможению – нормальное состояние глазного дна. Самостоятельные роды противопоказаны при средней и высокой степени миопия (близорукость от 6 диоптрий и более), гиперметропии (дальнозоркость с выраженным косоглазием).
При таких состояниях велика вероятность развития осложнения и появления таких симптомов, как пелена перед глазами, искажение видимых объектов, выпадение отдельных участков из поля зрения, нарушение центрального зрения, фотопсии (вспышки молний в глазу). Это свидетельствует об отслоении сетчатки и требует срочного хирургического лечения. Медикаментозная терапия не эффективна.
Профилактика осложнений после родов
Ранняя профилактика снижения зрения после родов заключается в регулярном посещении офтальмолога и контроле прогрессирующей патологии. По мере изменений врач будет прописывать медикаментозное лечение или ношение корригирующих приспособлений (очки, линзы).
Киста зуба у ребенка
В числе причин появления кисты зуба у ребенка стоматологи называют травмы челюстно-лицевой области, некачественное лечение зубов и наличие очагов инфекции при кариесе, пульпите и периодонтите. Причем с молочных зубов киста может перекинуться на зачатки зубов постоянных.
Киста зуба у ребенка образуется в виде прикорневого пузыря или гранулемы. С течением времени на этом месте может возникнуть киста челюсти. Опасность кист зубов состоит в том, что в начале заболевания симптомы отсутствуют, а потом происходит моментальное гнойное воспаление с сильной болью.
Киста может прорваться, и тогда гнойные массы попадут в ткань кости, что приводит к образованию свища на десне, развитию острого воспаления надкостницы альвеолярного отростка (одонтогенного периостита), разрушению костной ткани, а в перспективе – к гнойному некрозу в кости и костном мозге (остеомиелиту).
[], [], [], [], []
Обзор
Почечная инфекция – это неприятное и болезненное состояние, которое обычно возникает при попадании бактерий из мочевого пузыря в одну или обе почки. Медицинское название почечной инфекции – пиелонефрит.
В отличие от распространенного заболевания мочевого пузыря- цистита, при котором появляются боли во время мочеиспускания,- это более серьезное состояние.
Несмотря на тяжелое самочувствие, пиелонефрит хорошо поддается лечению на ранних стадиях болезни. Если же почечную инфекцию запустить, болезнь прогрессирует и может привести к необратимому повреждению почек. Обычно симптомы пиелонефрита появляются быстро, в течение нескольких часов. Вы можете почувствовать лихорадку (высокую температуру) и озноб, тошноту, боль в спине или боку.
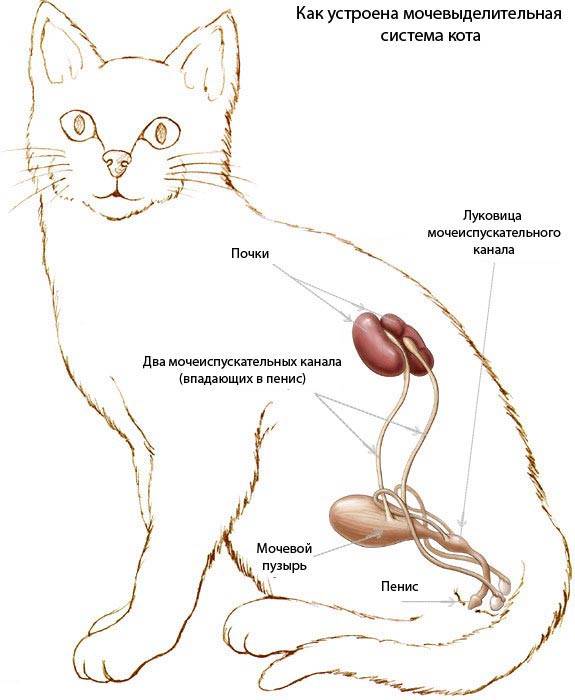
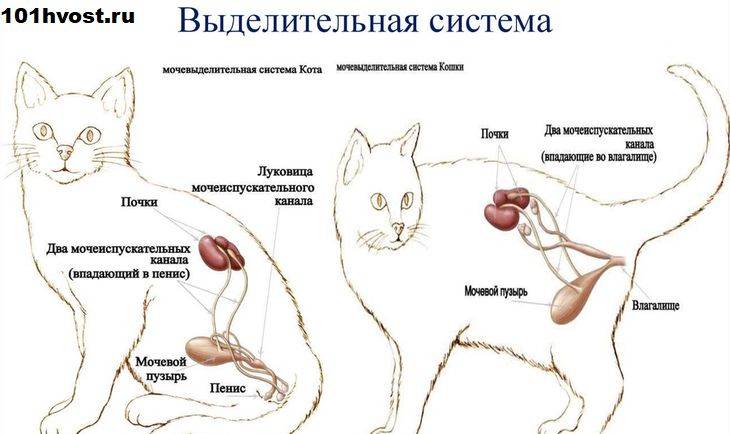
Мочевыводящие пути состоят из:
- почек, которые выделяют из крови отходы жизнедеятельности и превращают их в мочу;
- мочеточников – трубок, соединяющих почки с мочевым пузырем;
- мочевого пузыря – органа, в котором скапливается моча;
- уретры – трубки, через которую моча выводится из организма.
Почки – это два бобовидных органа около 10 см в длину. Они расположены позади брюшной полости по бокам от позвоночника. Почки очищают кровь от ненужных продуктов, которые в виде мочи выводятся из организма. Инфекция, развивающаяся в моче-выделительной системе, называется инфекцией моче-выводящих путей. Так как все части моче-выделительной системы связаны между собой, инфекция легко перемещается с одного органа на соседние и быстро распространяется.
Вам следует обратится к врачу, если у вас высокая температура и постоянная боль в области живота, поясницы или половых органов, а также при нарушении мочеиспускания. В большинстве случаев, при пиелонефрите необходимо скорейшее лечение антибиотиками, чтобы не дать инфекции повредить почки или распространиться в кровь. Вам также могут потребоваться обезболивающие.
Если вы страдаете другими заболеваниями или беременны, то есть более подвержены воздействию инфекции, может понадобиться госпитализация в больницу. Там назначают лечение антибиотиками с помощью капельницы (внутривенного капельного введения).
Как правило, антибиотики являются очень эффективным средством борьбы с пиелонефритом и помогают поправиться уже через две недели. В редких случаях пиелонефрит может вызвать осложнения, в том числе: заражение крови (сепсис) и скопление гноя в почке, так называемый абсцесс.
Как правило, причиной пиелонефрита является кишечная палочка (E. coli). Эта бактерия проникает от ануса (отверстия прямой кишки) в уретру (мочеиспускательный канал, по которому выделяется моча), а затем, через мочевой пузырь – в одну или обе почки.
Пиелонефрит встречается относительно редко. В России, среди взрослых, пиелонефритом в среднем заболевает 1 человек из 877 в год. Он может развиться в любом возрасте. Женщины в 6 раз чаще болеют пиелонефритом, чем мужчины, что связано с особенностями анатомии. Уретра у женщин гораздо короче, чем у мужчин, что облегчает бактериям проникновение в почки. Наиболее подвержены заболеванию молодые женщины, ведущие активную половую жизнь, так как частые половые акты увеличивают риск развития пиелонефрита.
Дети младшего возраста тоже оказывают в группе риска по пиелонефриту, в связи с возможными врожденными нарушениями моче-выделительной системы. Так, частой причиной пиелонефрита у маленьких детей является пузырно-мочеточниковый рефлюкс – противоестественный заброс мочи вверх, от мочевого пузыря в мочеточники и почки.