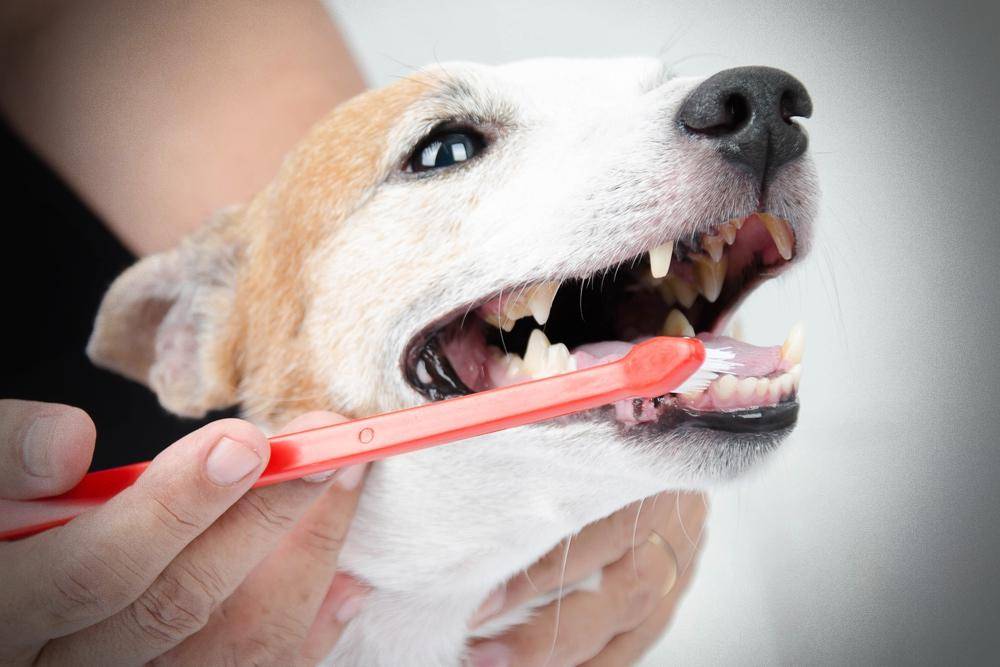
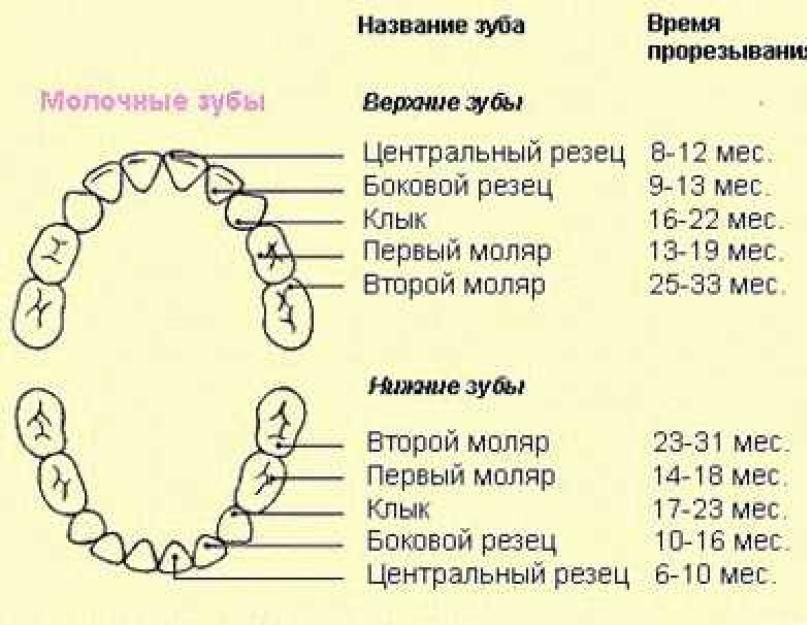
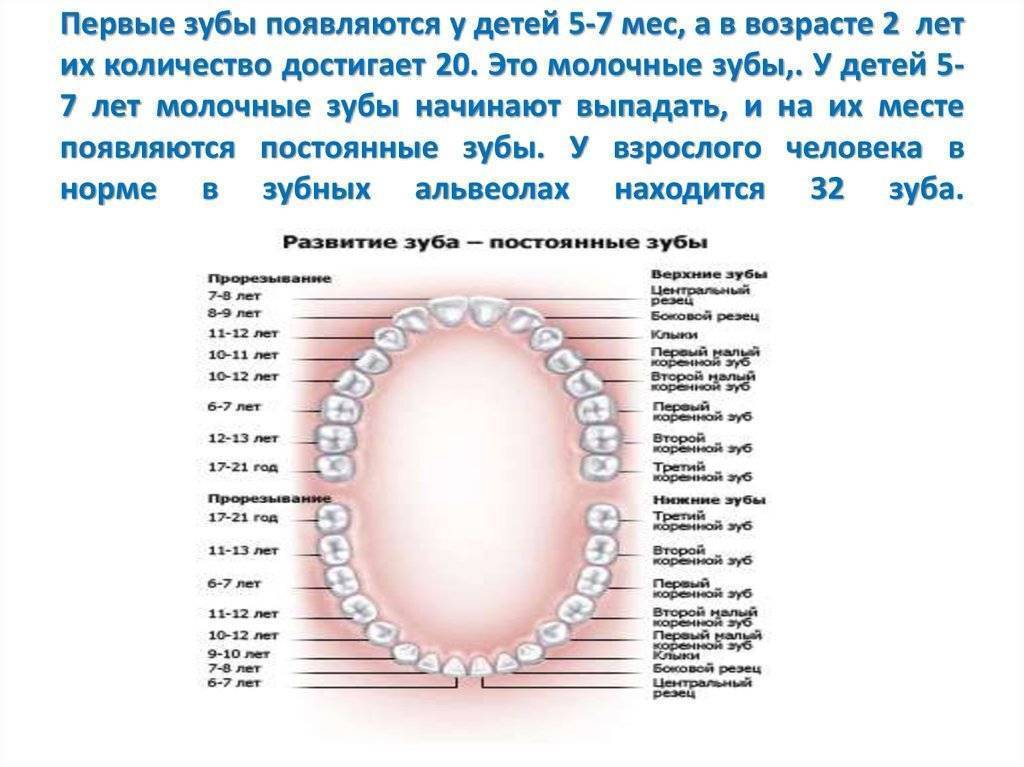
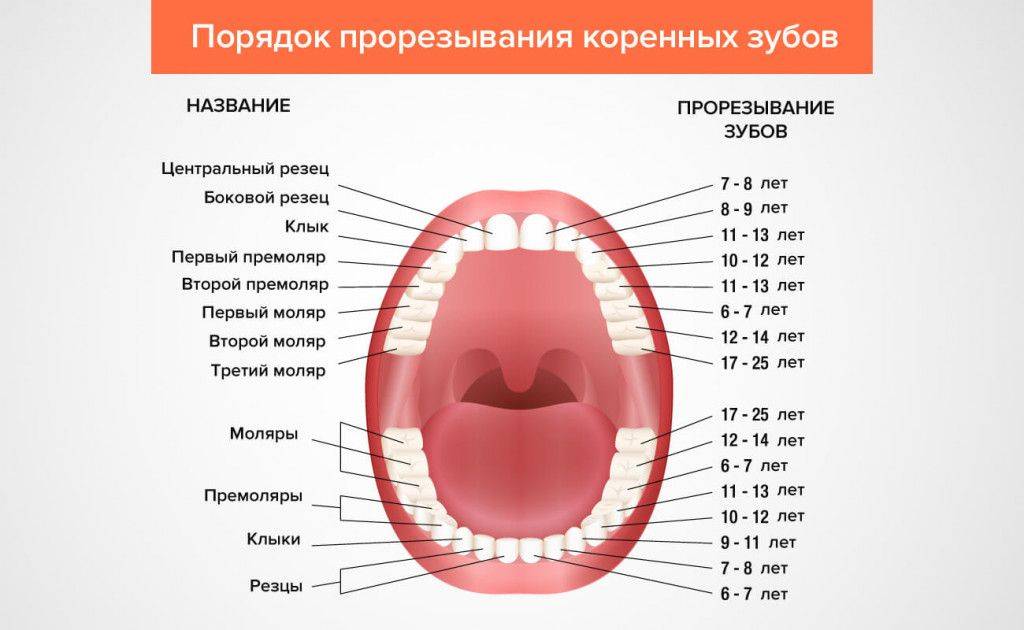
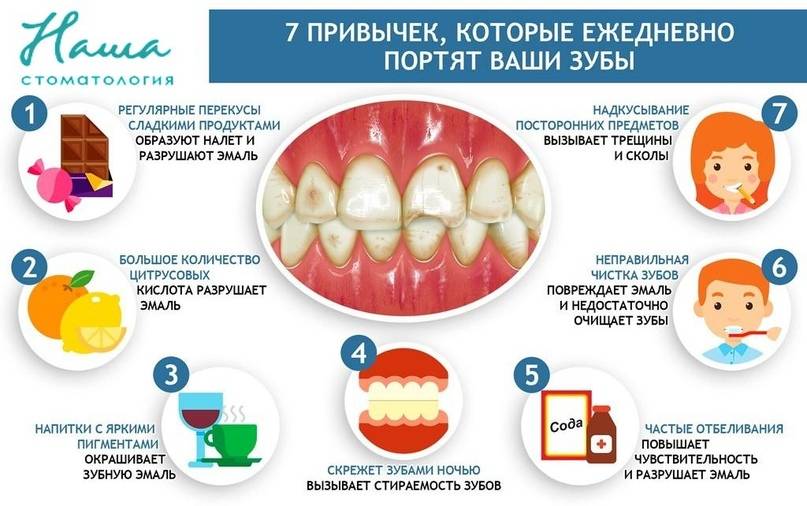
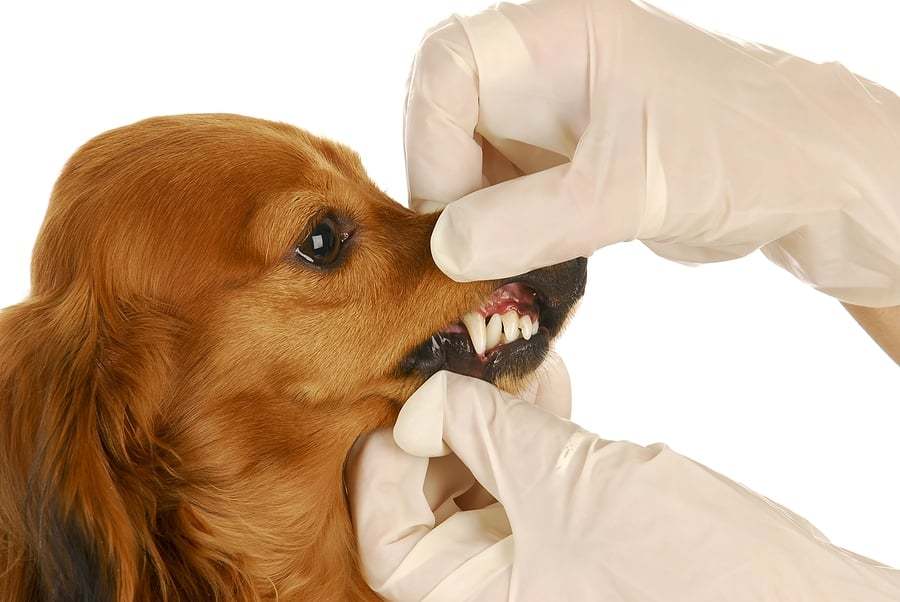
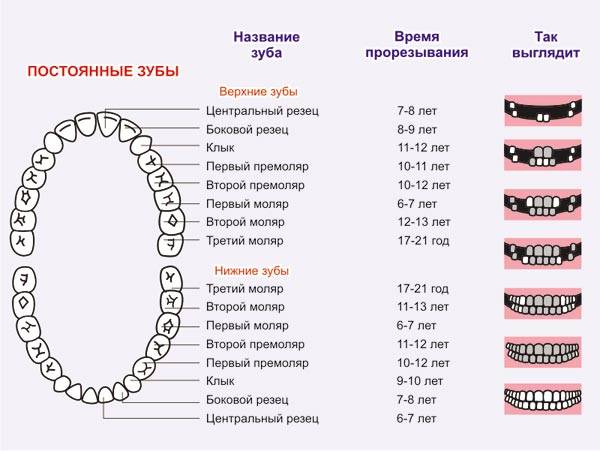
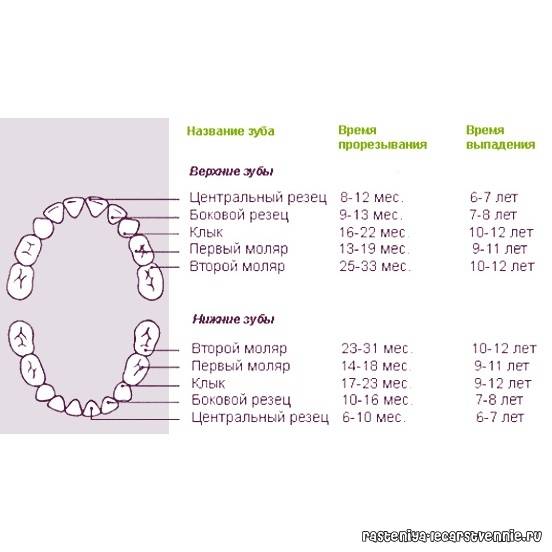
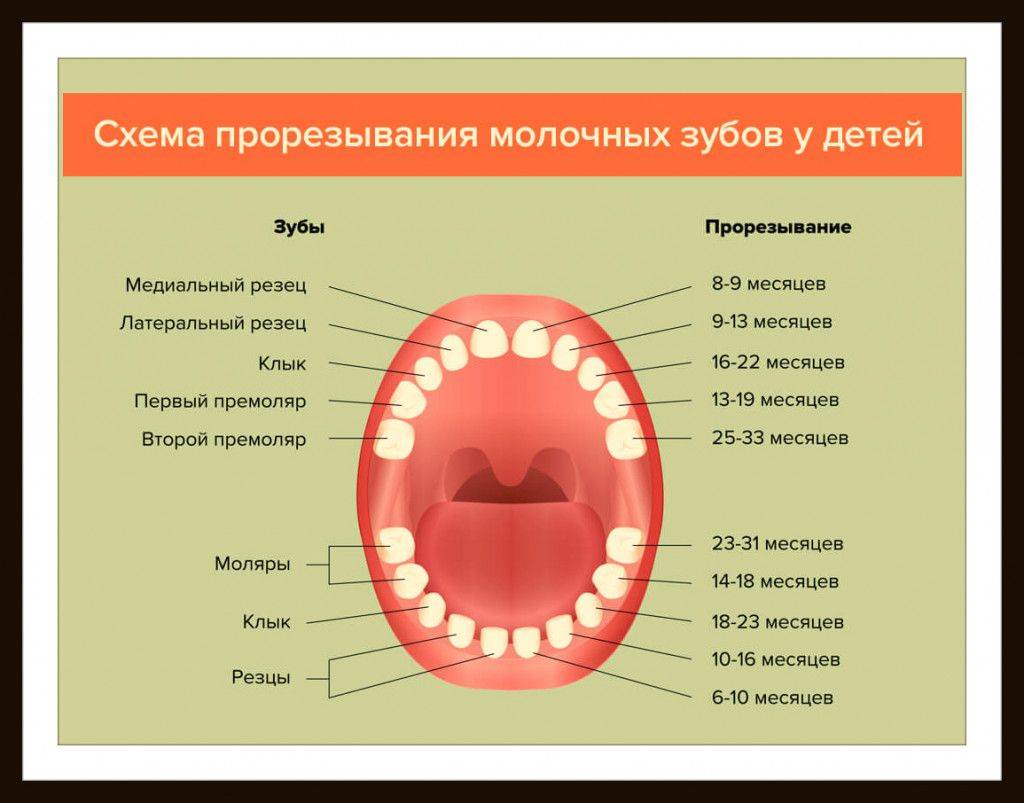
Лечение
Лечение назначается врачом в каждом конкретном случае индивидуальное. Оно зависит от состояния здоровья, возраста питомца и причины, повлекшей выпадение зуба.
Восстановить выпавший зуб у кошки нельзя, главное для ветеринара – это не допустить последующие потери.
Специалист назначает препараты, укрепляющие зубы и иммунную систему, корректирует питание питомца. Удаляет главную причину заболеваний – зубной камень. Проводит лечение, укрепляющее десны и уменьшающее их кровоточивость; определяет и назначает лечение основного заболевания, приведшего к потере зуба.
Читайте об основных заболеваниях зубов: Лечение зубов у кошек
Самостоятельное лечение может нанести животному непоправимый вред. Только специалистом назначаются препараты и устанавливается необходимая дозировка.
Какие факторы способствуют развитию гингивита
Под гингивитом понимают развивающийся в деснах воспалительный процесс, затрагивающий зону вокруг одного или нескольких зубов. Воспаление десен — это начало разрушительного синдрома в тканях, окружающих костную структуру.
Механизм действия гингивита следующий: вначале он поражает десны, затем — связки и кости, на которых крепятся зубы. По мнению ветеринаров, гингивит — есть не что иное, как начало тяжело протекающего и сложно поддающегося лечению недуга — пародонтоза.
Причины, которые провоцируют развитие гингивита, можно разделить на внутренние (эндогенные) и внешние (экзогенные). К внутренним факторам относятся:
- дефицит витаминов;
- аномальное расположение нижних и верхних зубов в момент смыкания челюстей (прикус);
- отвердевший зубной налет;
- кариес.
Внешними причинами заболевания считаются:
- раны ротовой полости, полученными трубчатыми костями и прочими острыми предметами;
- облучение, полученной в результате проведенной лучевой терапии, рентгена и т. д.;
- инфекции;
- вирусы (кальцивироз, герпес и т. д.);
- воздействие химических элементов.
Гингивит может возникнуть у любого домашнего питомца, независимо от породной принадлежности, в группе риска — животные от 5 лет и старше, несбалансированный рацион, патологии крови, аутоиммунные заболевания.
Как защитить зубы от выпадения?
Необходимо больше уделять внимание своему образу жизни и гигиене полости рта. Питание должно быть сбалансированным, в рационе обязательно должны присутствовать свежие фрукты, твердые продукты, которые способствуют естественному очищению зубной эмали
После каждого приема пищи необходимо очищать полость рта от остатков продуктов, а с утра и вечером обязательно чистить зубы щеткой и пастой.
Если никаких тревожных симптомов не предшествовало, а зубы начинают выпадать, незамедлительно рекомендуется пройти полное обследование организма
Возможно, он пытается привлечь Ваше внимание к проблемам со здоровьем с помощью зубов
Мнение специалиста
Владимир Александрович Вознюк
челюстно-лицевой хирург, имплантолог
Стаж: более 33 лет
Без должного лечения практически любой стоматологический недуг может привести к воспалению корня и выпадению зубов. Поэтому обращаться к стоматологу необходимо при малейших признаках патологии в зубах или деснах. Также обязательными являются профилактические осмотры у стоматолога, в ходе которых специалист выявит только зарождающиеся проблемы и сможет их качественно и максимально щадяще устранить.
Отсутствуют зубы: что делать
Если зубы все же сохранить не удалось, сразу после их удаления необходимо озаботиться проблемой восстановления зубного ряда. Для этих целей применяется протезирование съемными конструкциями, постоянными зубными коронками или мостами. Также все перечисленные протезы можно зафиксировать на имплантатах – искусственных корнях из металла, которые будут выполнять роль натуральных. Именно имплантация позволяет восстановить утраченные зубы более естественным способом, создать лучшую эстетику зубного ряда и гарантировать результат лечения на десятилетия.
Изменения зубов у старых кошек
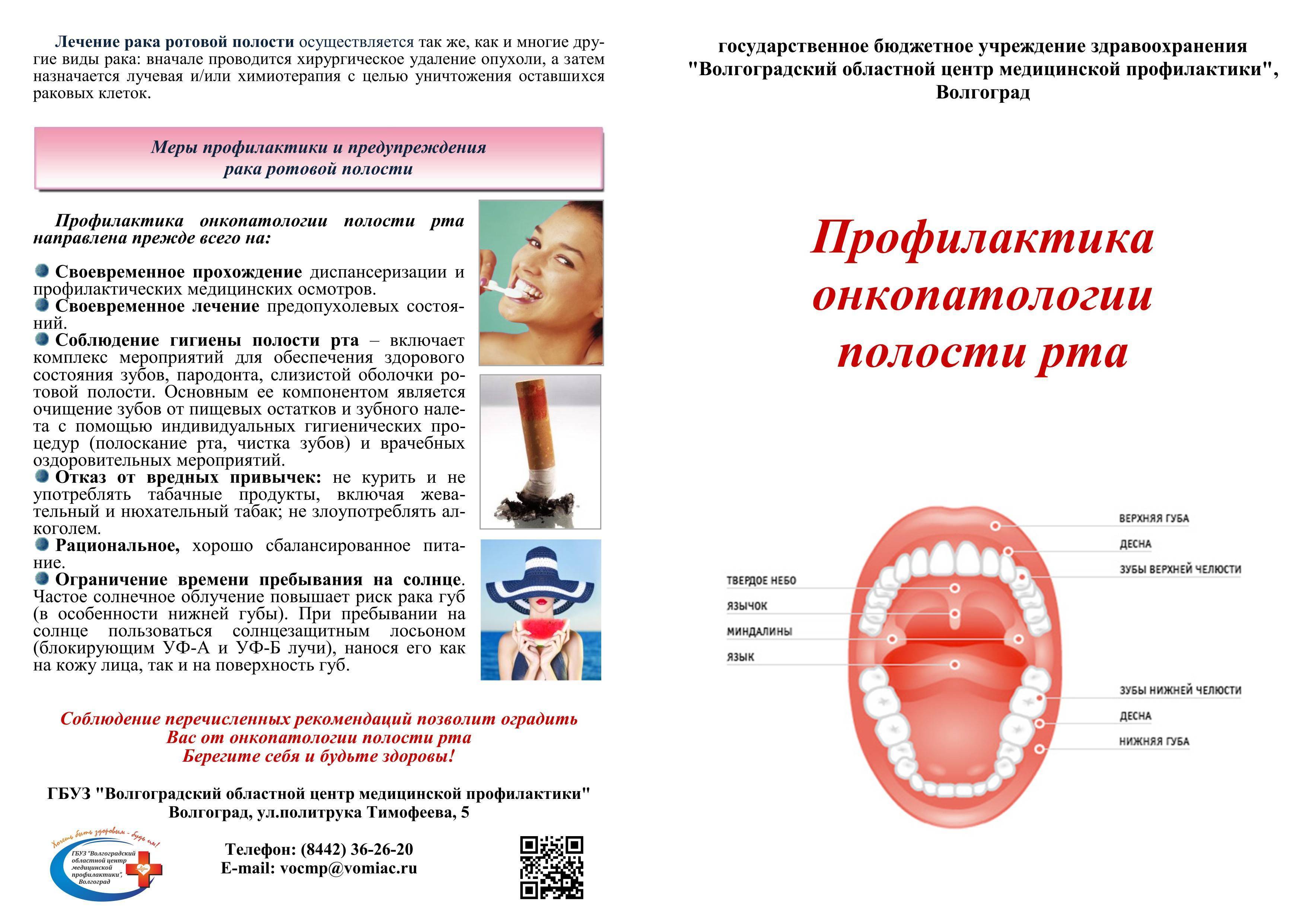
С возрастом зубы у кошек стираются, и по их состоянию можно судить о возрасте животного: чем больше степень стертости зубов, тем старше кошка. В первую очередь стираются резцы по центру и по бокам нижней челюсти, а в последнюю очередь изнашиваются клыки. Со временем у кошки притупляются все зубы, они становятся более округлой формы, чем в молодости. Собственно выпадение зубов у старых кошек происходит крайне редко, и это случается только из-за полного отсутствия ухода за ней со стороны хозяина. Хотя, если ваша кошка прожила очень долгую жизнь, то отсутствие у нее двух или трех зубов – вполне нормальное явление.
Последствия пародонтоза
Пародонтоз – серьезное заболевание, и он может привести к весьма опасным последствиям:
- Периодонтиту
- Язвенному гингивиту
- Ретроградному пульпиту
- Периоститу
- Остеомиелиту костей челюсти
- Повышенной нагрузки на зубы, которые на затронуты пародонтозом
- Невозможности протезирования
- Альвеолярной пиорее
- Проблемам с желудком из-за бактерий в полости рта и недостаточного пережевывания пищи
- Гнойной интоксикации организма
- Лимфадениту – воспалению лимфатической системы
Пародонтоз может спровоцировать смерть от тяжелых заболеваний
В Каролинском институте в Швеции недавно было завершено исследование, которое длилось 16 лет и включало в себя осмотр более чем трех тысяч пациентов. Было установлено, что даже у молодых людей, страдающих одновременно какой-либо серьезной болезнью и пародонтозом, вероятность преждевременной смерти намного выше чем у тех, кто от пародонтоза не страдает. За годы исследования было зафиксировано 110 летальных исходов, и у большинства пациентов был пародонтит. Средний возраст умерших – 47 лет.
Бригитта Седер, руководитель исследования, считает, что если пародонтоз уже заметен и от него выпадают зубы, то он протекает минимум 15 лет, а значит, уже успел нанести организму серьезный вред. Так что это заболевание может быть намного более опасным, чем предполагалось ранее.
К сожалению, пародонтоз развивается в основном по внутренним причинам, а не из-за плохой гигиены полости рта, однако это один из немногих методов хоть как-то повлиять на данное заболевание. Даже если вы находитесь в группе риска, при тщательной гигиене есть вероятность, что пародонтоз обойдет вас стороной.
Пародонтоз и рак молочной железы
Некоторое время назад была обнаружена связь между пародонтозом и раковыми опухолями легких, поджелудочной, шеи, головы, пищевода и ротовой полости. На фоне этого ученые из университета Буффало, также исследовавшие связь между курением и пародонтозом, решили выяснить, нет ли зависимости между пародонтозом и раком молочной железы. Это было сделано потому, что в тканях рака груди были найдены те же микроорганизмы, что и в ротовой полости при пародонтозе.
Проведенное исследование было весьма масштабным – за 73 тысячам женщин наблюдали от 6 до 7 лет. Из них 2100 заболели раком, причем большинство из них курили и болели пародонтозом. У тех, кто курил, но бросил за 20 лет до образования рака, риск рака молочной железы оказался выше на 26% чем у женщин без пародонтоза, а у тех, кто болел пародонтозом и не курил – выше на 12%. Таким образом удалось выяснить, что не только курение, но и пародонтоз влияют на рак молочной железы, хотя точные механизмы влияния пока не установлены.
Лечить или удалять?
Вопрос серьезный, особенно, когда дело касается ребенка или подростка, который испытывает стресс перед визитом к стоматологу. Прежде чем выбрать тот или иной метод лечения, нужно учитывать несколько важных нюансов, о которых врач предупредит заранее:
- Медикаментозные курсы длятся больше месяца, любое хирургическое вмешательство потребует максимум 3-4 визита.
- Лечение кисты лазером фактически заменяет скальпель, но при запущенных случаях без классических лоскутных надрезов не обойтись.
- Зубы с глубокими трещинами и прочими травмами придется удалять – даже современные методики не гарантируют успешного лечения.
- Рецидив кисты составляет менее 10% на все клинические случаи, независимо от метода терапии или ампутации тканей.
Окончательное решение может принимать только врач, на основе рентгена и других диагностических процедур. Самолечение гарантированно приведет к неприятным последствиям, вплоть до вынужденной госпитализации.
https://youtube.com/watch?v=Wi0cGhWJtqI
Заболевания пародонта
Пародонт – это комплекс тканей, удерживающих и окружающих зуб (то, что мы привыкли называть деснами).
- Гингивит. Воспаление десен без образования зубодесневых карманов. Может возникать как симптом хронических вирусных заболеваний или вследствие раздражения тканей десны зубным налетом. При гингивите часто назначают антибиотики и местные обработки ротовой полости. И, конечно же, если это возможно, надо устранять основную причину заболевания. При длительном, не поддающемся лечению гингивите необходимо выполнить биопсию для исключения более тяжелых заболеваний, например лимфоцитарно- плазмоцитарного гингивита.
- Лимфоцитарно-плазмоцитарный гингивит. Это болезненный тяжелый хронический воспалительный процесс, редко поддающийся лечению. Причина возникновения этого заболевания не установлена. Иногда помогает тотальное удаление зубов.
- Стоматит. Стоматит – воспаление слизистой оболочки ротовой полости. Может возникать, например, при вирусных инфекциях кошек, при травматизации сломанными зубами. Лечение всегда длительное, включает в себя применение местных и системных антибиотиков, местные обработки ротовой полости антисептиками.
- Пародонтит. Наиболее часто встречающиеся стоматологическое заболевание у кошек. Это серьезная хроническая проблема, при которой воспаление поражает все ткани, окружающие зубы, за счет чего нарушается фиксация корней в челюстных костях, что приводит потере костной ткани и выпадению зубов. При пародонтите зубы покрыты темным плотным налетом, могут шататься, оголяется корень зуба. Животные испытывают боль. Кроме того, являсь хроническим бактериальным процессом, пародонтит может приводить к развитию заболеваний сердца и почек.
- Периодонтит. Это воспаления и разрушения тканей, окружающих корень зуба. Может сопровождаться выраженным отеком(флюсом) в проекции корня зуба, болью, образованием гнойного свища. Зуб в это случае нужно удалять.
Опухоли. Любой из симптомов заболеваний ротовой полости может быть признаком развития опухолевого процесса. При подозрении на наличие у кошки новообразования, для установления диагноза, всегда проводится гистологический анализ (биопсия).
Кроме того к заболеваниям зубочелюстной системы относятся переломы костей верхней и нижней челюстей, заболевания слюнных желез, заболевания языка.
Если вы обнаружили, что у кошки болят зубы, или признаки других стоматологических заболеваний, обратитесь к ветеринарному врачу. Лечение на ранних стадиях позволяет достичь лучших результатов и избежать осложнений.
Видео про болезни зубов у кошек – интервью с ветеринарным стоматологом:
Симптомы прорезывания зубов
Поскольку одновременно с выпадением начинается процесс прорезывания, то для неокрепшего детского организма это всегда огромный стресс. Далеко не каждый ребенок переносит все легко – наблюдается общая вялость, капризы, смены настроения, потеря аппетита из-за болезненных ощущений во рту. Возможны и другие симптомы:
- насморк и длительная заложенность носа;
- опухание мягких тканей, переход отека на лицо;
- неестественно сильное слюноотделение;
- кашель;
- нарушение пищеварения – диарея или длительный запор;
- сыпь вокруг уголков рта;
- повышение температуры тела.
Сыпь вокруг уголков рта
Частая ошибка молодых родителей в том, что, обнаружив один из перечисленных симптомов, они начинают лечить малыша от простуды или пищевого отравления, вместо того, чтобы обратиться за помощью в поликлинику. В результате ребенок получает дозу ненужных лекарств, а общее состояние никак не улучшается, потому что не устранена первопричина.
Интересный факт Рост постоянных зубов – процесс долгий, и он не заканчивается прорезавшимся резцом или клыком. Для формирования корневой системы организму требуется 2-3 года, за которые симптомы прорезывания могут периодически повторяться.
Почему возникает пародонтоз зубов
Простые люди, не связанные с медициной, часто путают понятия «пародонтоз» и «пародонтит». Первое встречается редко, не больше, чем у 8% всех людей преимущественно пожилого возраста. Но и среди молодых людей случается внезапное и скоротечное развитие пародонтоза.
Среди причин, вызывающих эту проблему, чаще всего называют:
Недостаточный уход за полостью рта. В частности, плохая чистка зубов, вследствие чего образуется зубной налет.
Неустойчивый гормональный фон: беременность, половая зрелость, менопауза.
Слабый иммунитет вследствие перенесенной тяжелой болезни.
Наличие заболеваний, влияющих, в первую очередь, на иммунную систему: рак, ВИЧ, диабет.
Вредные привычки. Давно известно, что курение уничтожает ткани десен, а значит – способствует развитию зубного пародонтоза.
Неправильный образ жизни. Недостаточное употребление свежих фруктов и овощей ослабевает иммунитет. Внутренние органы не получают достаточное количество витаминов и минералов, и начинают забирать их у костной ткани зубов.
Длительное употребление некоторых медпрепаратов, которые снижают нормальный приток слюны. Она обеспечивает дёснам защиту от внешних факторов, например, приема грубой пищи.
Лечение бруксизма
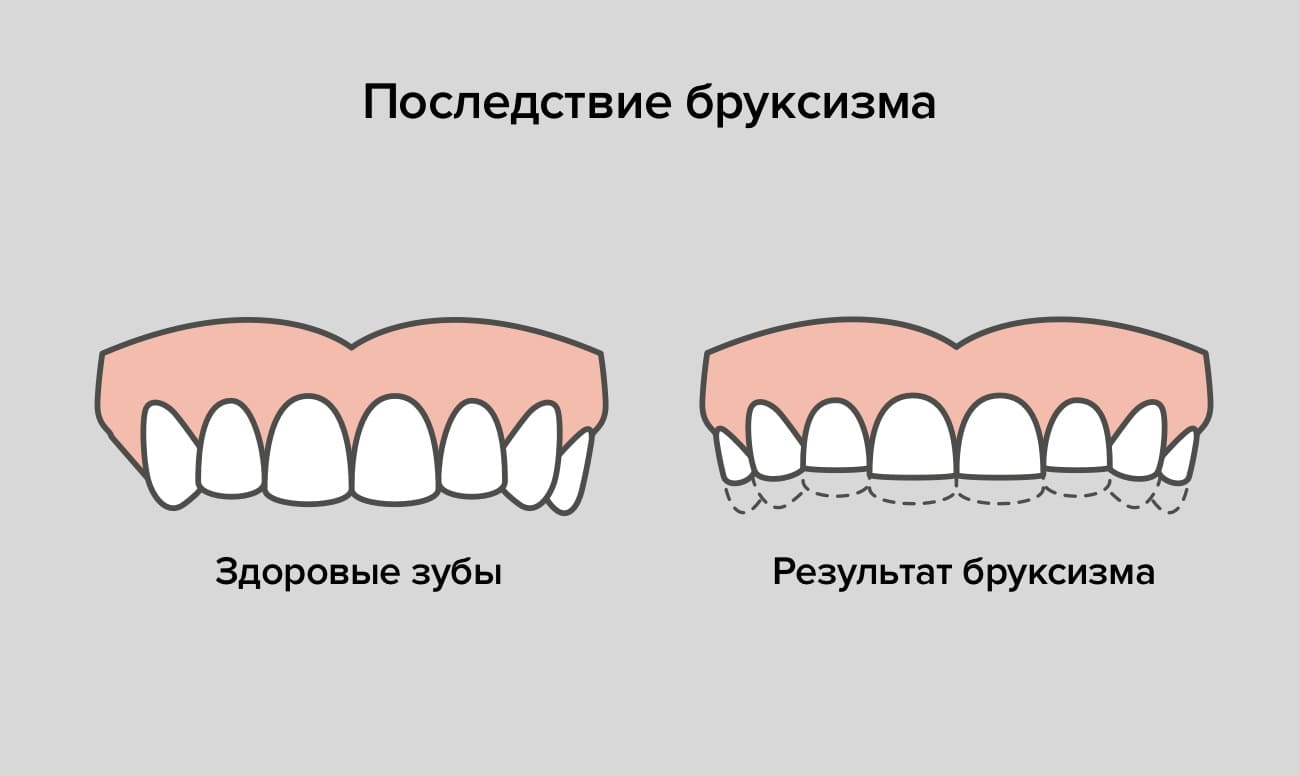
Последствия бруксизма
Необходимость лечения
Есть мнение, что бруксизм — не настолько важная проблема, поэтому, если скрежет зубов не мешает окружающим, на него можно не обращать внимания.
Это в корне неверно, так как запущенный бруксизм может спровоцировать целый ряд стоматологических проблем:
- стирание зубов, и как результат – изменение размера и формы зубной коронки;
- возникновение трещин в эмали зубов;
- развитие повышенной чувствительности зубов к холоду, теплу и различным химическим раздражителям;
- повреждение зубных коронок и пломб;
- расшатывание и даже выпадение зубов;
- появление разного рода нарушений прикуса;
- травмирование десен;
- развитие заболеваний височно-нижнечелюстного сустава.
Помимо стоматологических бруксизм может привести и к ряду других проблем: частым головным болям, спазмам лицевых мышц, недосыпу, раздражительности. Таким образом, сам часто являясь результатам стрессов и депрессий, бруксизм, в свою очередь, может их и спровоцировать.
Способы лечения
Прежде всего нужно помнить, что лечение бруксизма должно быть комплексным, чтобы не только победить само заболевание, но и устранить все его симптомы и причины.
Лечение у стоматолога
Стоматолог наверняка будет первым врачом, к которому вы обратитесь с проблемой бруксизма. Помимо терапевта, в составлении полной клинической картины заболевания также могут принять участие ортопед и ортодонт.
Что предлагает для лечения бруксизма стоматология? Прежде всего, это коррекция прикуса, нарушения которого являются одной из причин развития заболевания. Исправление прикуса снимет лишнюю нагрузку с жевательных мышц, устранит проблемы , возникающие при смыкании челюстей. Известно, что коррекция прикуса брекетами занимает довольно длительное время (до 2-2,5 лет), однако бруксизм может «уйти» гораздо раньше – как только напряжение с челюсти будет частично снято.
К устранению бруксизма может привести и такая процедура, как пришлифовывание зубов, которая может быть применена в том случае, когда некоторые зубы чуть крупнее или длиннее нормы, что ведет к более плотному их контакту с другими. Если же эмаль с таких зубов немного сошлифовать, распределение жевательной нагрузки улучшится, и бруксизм исчезнет.
В случае необходимости пациенту также может быть проведена замена некорректно установленных зубных протезов.
Лечение у психолога
Поскольку к развитию бруксизма часто ведут психологические проблемы, пациенту может понадобиться визит к психологу, который поможет разобраться с этими проблемами, а кроме того может назначить и медикаментозное лечение, прописав определенные препараты:
Успокоительные на растительной основе. Например, Новопассит, Персен и другие
Они мягко помогут снять стресс, уменьшить нервную возбудимость, но, что немаловажно, не вызовут при этом привыкания.
Ноотропные успокоительные. Например, Тенотен, Пантогам
Они помогут справиться с очень высокими психоэмоциональными нагрузками, а также с неврологическими заболеваниями.
Витамины группы В, кальций, магний и т.п. Помогут улучшить работу нервной системы и организма в целом.
Инъекции ботокса
Ботокс может стать весьма эффективным средством в устранении бруксизма, одной из причин которого является чрезмерное напряжение жевательных мышц. Данный препарат как раз способен заблокировать сигналы от мозга к мышцам, что помешает их перенапряжению.
Профилактика бруксизма
Помня о том, что лучшее лечение – это профилактика, для предотвращения развития или рецидивов данного заболевания следует придерживаться несложных предупредительных мер:
- Останавливать себя при попытке поскрежетать зубами.
- Всячески избегать стрессовых ситуаций.
- Нормализовать режим дня, больше гулять на свежем воздухе.
- Снизить потребление крепкого кофе и чая.
- Принимайте теплые ванны перед сном (можно с добавлением в воду отвара мяты или ромашки).
- Следить, чтобы в рационе было достаточно витаминов группы В, магния и кальция. Не ешьте перед сном много жирной пищи.
- Утомляйте перед сном жевательные мышцы с помощью жевательной резинки или овощей с фруктами.
- Регулярно посещайте стоматолога для профилактического осмотра.
Лечение периодонтита молочных зубов
Главная проблема больного молочного зуба в том, что его состояние напрямую влияет на общее состояние костной ткани. По этой причине, лечить маленьких пациентов гораздо сложнее, и врач часто принимает решение удалить зуб, чтобы ограничить зону распространения инфекции. Удаление неизбежно, если:
- пульпа поражена более чем на 2/3 своей длины – это определяется на основе рентгеновского снимка;
- у зуба большая подвижность, что говорит о скором выпадении;
- есть подозрение на заражение крови;
- общее состояние ребенка ослаблено, присутствует риск госпитализации.
Рентгеновский снимок периодонтита
В остальных случаях рекомендуется консервативный или хирургический метод, аналогично постоянным зубам. Преждевременное удаление молочных зубов может негативно повлиять на развитие прикуса ребенка, что в дальнейшем выльется в дорогостоящее лечение.
Как можно вылечить свищ на десне
Безусловно, мы лечим это, мы занимаемся этим, мы для этого работаем. Для того, чтобы вылечить свищ на десне, в первую очередь, нам следует устранить причину, из-за которой возник свищевой ход. Мы не должны бороться с самим прыщом, мазать его разными мазями и примочками, а должны устранить причину его возникновения. Мы должны устранить само хроническое воспаление, которое привело к этому свищу.
Первый вариант лечения свища – эндодонтический
Для такого лечения проводим пациенту высококлассное эндодонтическое лечение под микроскопом, когда:
- виден сам канал зуба,
- видны его ответвления
- и видно, есть ли трещины в канале зуба.
Наши доктора на высоком уровне проводят под микроскопом манипуляции именно по малоинвазивному лечению. Лечению процессов, которые привели к свищу, к свищевому ходу на десне, к осложнениям различного периодонтита. На видео – эндодонтист НИЦ, победитель многих международных конкурсов по эндодонтии и реставрации зубов Меликов Азер:
В клиниках Немецкого Имплантологического Центра используются специальные материалы, которые герметизируют апикальную часть очень хорошо и на длительный период, которые имеют биосовместимость с тканями, окружающими зуб и которые дают очень хороший результат.
То есть у нас есть терапевтический метод лечения – это раз. Когда высококлассные эндодонтисты при помощи микроскопов, специального оборудования и специальных материалов проводят терапию каналов и устраняют причину по которой возник свищ.
Второй вариант лечения свища – смешанный
Второй метод – это смешанное лечение, когда лечение ведут совместно терапевт и хирург. Если поражение уже достаточно сильное, произошел лизис определенной части верхушки корня, когда уже процесс идет достаточно длительно, то терапевт прочищает каналы:
герметизирует апикальную часть корня специальным материалом, а хирург уже открывает -делает хирургическим доступом и заполировывает апикальную часть корня зуба.
Мы не делаем резекции зубов, когда зуб спиливается наполовину. Зачастую думаешь, вот у меня часто пациенты приходят, которым сделали резекцию и думаешь человеку отпилили ⅔ корня и этот зуб уже несостоятелен, он еле держится, и для чего это надо было делать? Мы делаем малоинвазивно. Мы полируем специальными ультразвуковыми насадками апикальную часть корня, после того, как терапевт проведет лечение, и получаем очень хорошие отдаленные результаты.
Третий вариант лечения – хирургический
Также есть хирургический метод – это третий метод лечения, когда воспаление уже хроническое по принципу “Нету зуба – нет ни кариеса, не периодонтита, нет ничего”. То есть удаляется зуб, удаляется очаг воспаления:
и на место зуба ставится имплантат:
Последующая реабилитация пациента идет уже на имплантате.
Четвертый вариант лечения – аутотрансплантация
Аутотрансплантация – разновидность третьего, хирургического варианта лечения. Но в качестве импланта выступает собственный зуб-донор пациента. Как правило, на эту роль отлично подходят зубы мудрости, которые не участвуют в процессе пережевывания пищи и фактически являются резервом организма именно для подобных случаев. Пересадка зубов мудрости подходит для жевательных зубов и премоляров (четвертые, пятые, шестые и седьмые зубы).
Преимущество данного способа лечения в том, что пересаживается собственный зуб, собственная ткань пациента, которая не является чужой для организма даже в условиях воспалительного процесса при свище, значительно снижается риск отторжения зуба-импланта. Специалистами Немецкого Имплантологического Центра накоплен многолетний клинический опыт подобных операций. О том, как проходит операция аутотрансплантации вы можете посмотреть в следующем видео. Там же, в конце фильма, пациент делится впечатлениями о пересадке зубов (это отзыв спустя 1 год после операции пересадки):
Профилактика кариеса у детей дошкольного возраста
После прорезывания молочных зубов у ребенка может развиться бутылочный кариес. Возникает он из-за несоблюдения гигиены. В материнском молоке содержится много сахара. Если не мыть бутылочку и соску или оставлять ее во рту новорожденного на ночь, у него в ротовой полости будут быстро размножаться бактерии. В итоге уже первые временные зубы пострадают от кариеса.
Чтобы этого не произошло, необходимо тщательно мыть бутылку и соски, а также чистить зубки и десны ребенка специальными силиконовыми напальчниками. В один год можно купить ему щетку с мягкими щетинками. Примерно в 1,5-2 года нужно начать использовать детскую зубную пасту. Каждые 3-4 месяца следует приводить малыша на осмотр к стоматологу. Эти меры помогают предотвратить развитие кариеса или обнаружить его в самом начале развития.
К 2,5-3 годам жизни ребенка у него вырастают все временные зубы. Если у него уже был диагностирован кариес и вероятность его повторного возникновения велика, применяется методика серебрения. Врач покрывает зубы малыша ионами серебра, которое оказывает антибактериальный эффект. Эта процедура достаточно эффективна, но у нее есть один существенный минус — обработанная серебром эмаль темнеет, причем исправить это невозможно. Красивая белоснежная улыбка у него будет только после того, как вырастут коренные зубы.
Для предотвращения кариеса у детей дошкольного возраста применяют эндогенные и экзогенные методики. К первым относятся меры, связанные с насыщением организма витаминами и минералами. Следует сбалансировать питание ребенка, исключить из рациона вредные и включить полезные продукты, богатые кальцием. При необходимости врач назначит препараты, которые содержат фосфор, фтор, магний и витамины.
Экзогенные методы профилактики — это мероприятия, направленные на защиту эмали от внешних факторов. К подобным мерам относятся:
- правильный выбор зубной щетки с щетинками соответствующей возрасту жесткостью;
- регулярное использование флоссов, ополаскивателей и ирригаторов;
- покрытие эмали фторсодержащими составами, которые укрепляют ее и защищают от бактерий.
Желательно, чтобы зубную щетку и пасту для ребенка подобрал врач. Он расскажет и о других методах профилактики кариеса у детей дошкольного и школьного возраста.
Классификация и стадии развития выпадения волос
Единой, универсальной классификации болезней волос не существует. Однако условно их можно разделить на две группы: рубцовые и нерубцовые алопеции.
1. Рубцовые алопеции встречаются в 20 % случаев. При алопециях этой группы нарушается питание тканей и фолликулы атрофируются, поэтому выпадение волос необратимо
Чтобы успеть остановить патологический процесс, важно диагностировать его как можно раньше. В эту группу входят следующие заболевания:
Псевдопелада Брока. Для заболевания характерно появление небольших участков облысения в теменной и лобной зонах. Наблюдается покраснение кожи в поражённых участках, а устья волосяных фолликулов отсутствуют. В центральной части очага может располагаться 1-2 длинных, неизменённых волоса. Течение длительное, при этом волосы утрачиваются безвозвратно.
Абсцедирующий подрывающий фолликулит Гофмана. Характерно возникновение многочисленных абсцессов, различных по размеру. После их разрешения на участках воспаления кожи головы наблюдается рубцовая атрофия. Рост волос на таких участках не возобновляется.
- Красная волчанка. Характеризуется появлением участков алопеции на волосистой части головы в виде дисков с атрофией в центре. Обычно выпадение волос при красной волчанке сочетается с типичной клинической картиной заболевания. К специфическим кожным поражениям относят красную сыпь преимущественно на щеках, носу и подбородке. Наличие антител к ДНК и антинуклеарных антител подтверждают диагноз .
- Склеродермия по типу “удара саблей” характеризуется появлением очага склероза в виде полосы цвета слоновой кости, напоминающей рубец. Как правило, он располагается в лобной зоне волосистой части головы. Этиология заболевания остаётся малоизученной.
Фолликулярный муциноз. Это заболевание кожи, при котором разрушается структура волосяных фолликулов и сальных желёз в результате отложения муцина — секрета слизистых желёз организма. Проявляется фолликулярными папулами и плотными бляшками, приводящими к потере волос.
Физическое повреждение кожи головы, оставляющие рубцы.
2. Нерубцовые алопеции встречаются в 80 % случаев. Они отличаются тем, что выпадение протекает без предшествующего повреждения кожи, и фолликулы не атрофируются. Это значит, что теоретически возможно возобновление роста на месте утраченных волос. В эту группу входят:
Диффузная алопеция. Является самой частой причиной обращения к трихологам. При этом типе алопеции в фазе выпадения находится больше волос, чем обычно, а фаза роста короче. Клинически это проявляется резким, обильным выпадением волос равномерно со всех участков волосистой части головы. Самыми распространёнными причинами диффузной алопеции являются: нервно-психическое перенапряжение; состояния, сопровождающиеся повышением температуры тела выше 38,5 °C; приём некоторых лекарственных средств (НПВС, фибраты, антиэстрогенные средства, противовирусные препараты, иммуномодуляторы, антидепрессанты).
Андрогенетическая алопеция. Характеризуется истончением и поредением волос в зонах с повышенным количеством андрогенных рецепторов: у мужчин — теменная и лобная области, у женщин — область центрального пробора головы с распространением на боковые поверхности. Причины развития этого вида алопеции закладываются на генетическом уровне и заключаются в негативном воздействии дигидротестостерона на волосяные фолликулы .
Гнёздная (очаговая) алопеция. Характеризуется появлением на волосистой части головы гладких участков, лишённых волос. Участки могут быть единичными и множественными, может развиться тотальная форма алопеции с потерей всех волос на коже волосистой части головы и на теле . Риск развития очаговой алопеции в течение жизни составляет 1,7 %, при этом распространённость патологии составляет 0,1 % . Этот вид алопеции часто ассоциирован с аутоиммунными состояниями, такими как витилиго, заболевания щитовидной железы, ревматоидный артрит, дискоидная красная волчанка. Иногда заболевание сопровождается поражением ногтевых пластин (точечная ониходистрофия).
Выпадение волос при различных заболеваниях: вторичном сифилисе, лепре (проказе), грибковых заболеваниях, анемиях, гипотиреозе, микседеме и др.
Потеря зубов: причины и способы восстановления
Способ восстановления будет определяться тем, почему выпал зуб.
 Запущенный кариес или пульпит. При недостаточной гигиене, отсутствии лечения кариеса он переходит в пульпит, твердые ткани начинают разрушаться. Процесс очень болезненный, сопровождается воспалением, коронка постепенно растрескивается, инфекция переходит на пульпу, корень. Когда зуб выпадает, это кажется облегчением: он наконец перестанет болеть. На практике это почти всегда не так:
Запущенный кариес или пульпит. При недостаточной гигиене, отсутствии лечения кариеса он переходит в пульпит, твердые ткани начинают разрушаться. Процесс очень болезненный, сопровождается воспалением, коронка постепенно растрескивается, инфекция переходит на пульпу, корень. Когда зуб выпадает, это кажется облегчением: он наконец перестанет болеть. На практике это почти всегда не так:
- воспаление может затрагивать ткани периодонта. Без лечения инфекция продолжит распространяться, затронет окружающие ткани, спровоцирует новые осложнения;
- разрушенные пульпитом зубы не всегда выпадают полностью. Может произойти обрушение стенок коронки, а инфицированный корень останется на месте.
Даже если боль после выпадения проходит, это не означает, что проблема решена. Отсутствие болевых ощущений говорит о гибели нерва. Она сопровождается некрозом, который провоцирует появление новых очагов воспаления.
Что делать: нужно как можно быстрее обратиться к врачу. Лучше не дожидаться, пока коронка разрушится полностью. Если она сохранится выше десневого края, есть шанс сохранить живой корень, выполнить реставрацию или протезирование. Если коронка разрушена полностью, врач удалит остатки корня и начнет подготовку к протезированию. При разрушении коронки кариесом, пульпитом нужна диагностика: стоматолог должен оценить состояние корня, тканей периодонта, нервов, чтобы предупредить развитие воспаления и появление осложнений.
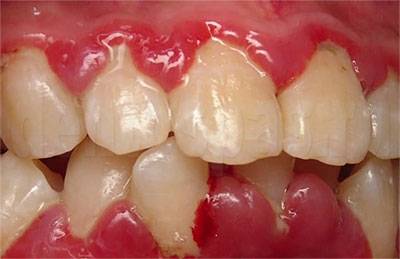 Пародонтит или пародонтоз. Это — заболевания десен. Они имеют разное течение, но результат один: зубы расшатываются и выпадают. При этом они могут быть вполне здоровыми. Проблема — в состоянии десневой ткани. Задолго до выпадения должны появиться симптомы: его расшатывание, опускание десневого края (зубная эмаль оголяется), возможна кровоточивость десен, появление зуда, неприятных ощущений, боли. Если зуб уже выпал из-за заболевания десен, врач должен оценить состояние десневой и костной ткани, чтобы предложить пациенту имплантацию или протезирование.
Пародонтит или пародонтоз. Это — заболевания десен. Они имеют разное течение, но результат один: зубы расшатываются и выпадают. При этом они могут быть вполне здоровыми. Проблема — в состоянии десневой ткани. Задолго до выпадения должны появиться симптомы: его расшатывание, опускание десневого края (зубная эмаль оголяется), возможна кровоточивость десен, появление зуда, неприятных ощущений, боли. Если зуб уже выпал из-за заболевания десен, врач должен оценить состояние десневой и костной ткани, чтобы предложить пациенту имплантацию или протезирование.
Что делать: лучше обращаться к стоматологу при появлении первых же симптомов (десна начинает кровоточить, ее край опускается, появляется зуд, реакция на температурные раздражители). Если пациент не сделал этого, понадобится более сложное лечение. Пародонтолог должен восстановить нормальное состояние десен (снять воспаление, нормализовать кровообращение и т.п.). Если такое лечение возможно, дальше выполняется имплантация. Если нет — устанавливается съемный или мостовидный протез.
Травма. Потерянный зуб может быть здоровым, а состояние десен — нормальным. Тактика восстановления будет определяться тем, как именно была повреждена коронка, сохранился ли корень.
Что делать: нужно срочно обратиться к стоматологу. Выпавшую коронку по возможности нужно сохранить. Если пациент сломал и проглотил зуб (или потерял, выбросил), для восстановления зубного ряда понадобится протезирование. Если зуб выпал полностью и сохранен, есть шанс, что его удастся вернуть на место (его устанавливают в лунку, фиксируют шиной).
Если зуб выбит полностью, нужно:
- остановить кровотечение в лунке (прижать стерильный тампон);
- быстро найти зуб, не касаться корня, брать только за коронку;
- аккуратно прополоскать его в воде (не протирать, не мыть под проточной водой);
- поставить на место (в лунку), зафиксировать (прикусить через марлю или тампон);
- срочно обратиться к стоматологу.
Приживление возможно, если зуб удастся вернуть на место (поставить в лунку) за полчаса (до гибели нерва). Если сделать это самостоятельно не получается, его помещают в цельное молоко (не в воду) и доставляют стоматологу. Оставлять зуб сухим (не в молоке) нельзя, нерв погибнет за несколько минут.